HabermusNegrus
Usuario (Argentina)

La historia vienen así. Hace un par casi dos meses que estamos cursando virología en la facu (somos 50 dementes que no ofrecimos voluntariamente a escuchar 3 horas semanales sobre esta temantica) y hace 2 miercoles entregamos el último TP. El miercoels pasado me encuentro con la novedad que "tengo que hacer un trabajo extra", el tema iba a ser lo que me salió mal en los TP anteriores (caracteristicas de infección por virus ARN frag ). La verdad que no me hizo mucho agrado tener que hacer otro TP, pero bueno... no tenía muchas opciones. Mañana a la mañana tengo que entregarlo, pero (en exclusiva para T! ) aca está antes que lo vea el prof (salvo que también sea usuario): Características de la infección en humanos por virus con ARN segmentado. Dentro de los virus con un genoma compuesto por ARN segmentado encontramos las siguientes familias: Reoviridae, Birnaviridea, Orthomixoviridae, Bunyviridae y Arenaviridae. La palabra Reovirus viene de Respiratory, Enteric, Orfan viruses, y es el nombre genérico que reciben los virus de la familia Reoviridae. Se incluyen tres géneros: Reovirus, Rotavirus y Orbivirus. Son virus con una cápside icosaédrica de 70 nm de diámetro, con ARN de doble cadena y sin envoltura. Los Reovirus no parecen ser causa importante de enfermedad humana sintomática, aunque se ha aislado en el tracto gastrointestinal y respiratorio de pacientes en estado de enfermedad. Esta familia tampoco parece tener importancia económica como causa de enfermedad animal. Los Rotavirus son la causa principal de gastroenteritis infantil y la diarrea inducida por ellos es la principal causa de morbimortalidad en los países subdesarrollados e importante causa de pérdida en los desarrollados. Los Rotavirus animales también causan enfermedad de importancia en vacas y cerdos. Los pertenecientes al género Orbivirus tienen importancia veterinaria y también humana, ya que la fiebre de la garrapata de Colorado (trasmitida al hombre mediante Dermacentor andersoni) da lugar a una sintomatología febril semejante al dengue. Dentro de las enfermedades animales causadas por este género tenemos la encefalitis equina, la enfermedad hemorrágica del gato y la lengua azul de la oveja. Los virus pertenecientes a la familia Birnaviridae se caracterizan por la posesión de una cápside icosaédrica, formada por una única capa proteica, que encierra un genoma ARN segmentado de cadena doble. Entre los miembros de esta familia se encuentran patógenos de gran importancia económica para la industria avícola y piscícola, pero no produce cuadros significativos en humanos. Entre las enfermedades en animales, una de las más comunes es la Enfermedad Infecciosa de la Bursa. Los Orthomyxoviridae son una familia de virus ARN de cadena doble fragmentados, con una cápside con simetría helicoidal, que infectan a los vertebrados. La influenza o gripe es una enfermedad respiratoria aguda que afecta a todos los grupos etarios, causada por esta familia de virus. La epidemia causada por los virus A y B se dan cada 2 o 3 años y las pandemias debidas al virus A ocurren a intervalos irregulares e impredecibles. El curso clínico de la gripe asociada al los virus A o B es el de una enfermedad respiratoria alta, generalmente autolimitante, caracterizada en los niños, jóvenes y adultos por un comienzo abrupto, fiebre, escalofríos, malestar, cefaleas, mialgias y tos no productica. La mayoría de los síntomas persisten por tres o cuatro días. Cuando el virus afecta el tracto respiratorio bajo, aparecen las complicaciones neumónicas o la sobreinfección bacteriana. El Influenzavirus A tiene sólo una especie, llamada Virus influenza A, que causa la gripe aviaria, también llamada Influenza tipo A y gripe tipo A. Su huésped son las aves y los mamíferos, incluyendo a los humanos. La infección producida por el Virus A resulta en un espectro de respuestas clínicas que abarcan desde una infección asintomática hasta una neumonía primaria que puede llegara ser fatal. El periodo de incubación va de pocas horas hasta 5 días. Los Virus influenza B solo infectan humanos y focas, causando en ellos influenza. Este limitado rango de hospedadores es aparentemente responsable por la ausencia de pandemias de influenza causados por Influenzavirus B, en contraste con los causados por Influenzavirus A, siendo que ambos mutan tanto por cambios menores en el perfil antigénico como por reagrupamiento. Además, el impacto de los Influenzavirus B sobre el hombre se hace menor, en parte porque evolucionan con más lentitud que los Influenza A (aunque más rápidamente que los Influenza C). Sin embargo, el virus muta con suficiente rapidez como para hacer imposible la instalación de una inmunidad duradera. La única especie en el género Influenzavirus C es el Virus Influenza C. Son virus que se sabe infectan a humanos y porcinos, pero, por lo general, no produce epidemias y sólo provoca infecciones sin síntomas o con cuadros clínicos poco trascendentes, aunque en casos aislados puede causar enfermedad severa y epidemias localizadas. La familia Bunyaviridae está constituida por los géneros Bunyavirus, Flebovirus, Nairovirus y Hantavirus. Son virus ARN de cadena simple fragmentados, con cápside helicoidal, con envoltura, que se replica y ensambla dentro de citoplasma celular. Estas agrupaciones virales incluyen enfermedades que producen fiebres, erupciones y hemorragias en hombres y animales, generalmente no mortales para el hombre, aunque cabe citar la Fiebre del valle del Rift, Hantavirosis, la encefalitis de LaCrosse o las fiebres hemorrágicas del Congo y Crimea, o la fiebre hemorrágica Coreana.. Son capaces estos virus, salvo los pertenecientes al género Hantavirus, de replicarse alternativamente en vertebrados y artrópodos. La fiebre del Valle del Rift es una zoonosis vírica que afecta principalmente a los animales, pero también puede afectar al ser humano. La infección puede causar una enfermedad grave, con elevadas tasas de morbilidad y mortalidad, tanto en los animales como en el ser humano. Asimismo, produce importantes pérdidas económicas debido a las muertes y a los abortos que causa en el ganado infectado. La infección se debe al Phlebovirus. La gran mayoría de las infecciones humanas se deben al contacto directo o indirecto con sangre u órganos de animales infectados. El virus infecta al ser humano por inoculación (por ejemplo, a través de una herida con un instrumento cortante contaminado o del contacto con una solución de continuidad de la piel) o por inhalación de aerosoles producidos durante el sacrificio de los animales infectados. Algunos datos indican que el ser humano también se puede infectar a través de la ingestión de leche no pasteurizada o no hervida de animales infectados. Asimismo, se han producido infecciones por picadura de mosquitos infectados, sobre todos Aedes. El periodo de incubación es de dos y seis días. Las personas infectadas son asintomáticas o padecen una forma leve de la enfermedad caracterizada por un síndrome febril de tipo gripal con cefalea y dolores musculares y articulares. Algunos pacientes presentan rigidez de la nuca, sensibilidad a la luz, pérdida de apetito y vómitos; estos casos pueden confundirse en sus fases iniciales con una meningitis. Los síntomas de la FVR generalmente duran entre cuatro y siete días. Un pequeño porcentaje de pacientes sufre una forma mucho más grave de la enfermedad, generalmente consistente en la aparición de uno o más de los tres síndromes siguientes: enfermedad ocular (0,5-2% de los casos), meningoencefalitis (menos del 1%) o fiebre hemorrágica (menos del 1%). Las infecciones por Hantavirus comprenden principalmente dos cuadros clínicos producidos por varios virus pertenecientes al género Hantavirus: la fiebre hemorrágica con síndrome renal, y el síndrome pulmonar por Hantavirus La infección se contrae al respirar aire contaminado con heces, orina o saliva de determinadas especies de ratones silvestres o a través del contacto directo con esos ratones o sus excretas o a través de mordeduras. Los síntomas que presenta esta enfermedad son síntomas muy relacionados con la gripe por lo cual se puede llegar a hacer dificl el reconocimiento de una IHV como tal. Su sintomatología es la siguiente: dolores musculares, fiebre, cefalea, tos, náusea ó vómito, diarrea, dolor abdominal y disnea. Esta última, que es causada por la acumulación de fluidos en los pulmones, que puede ocasionar paro respiratorio. En el caso de fiebre hemorrágica con síndrome renal, se suma la sintomatología aportada por este sistema. Encefalitis de LaCrosse es una enfermedad asociada con pequeños mamíferos como ardillas, conejos y ratones. Es una enfermedad usualmente moderada con fiebre, dolor de cabeza, nausea, y/o vómito. Los casos enfermedad severa o muerte son raros. Los niños parecen ser los mas susceptibles de padecer este enfermedad. Nairovirus es un género de la familia de las Bunyaviridae, que contiene la causa principal de infección vírica de Nairovirus Nairobi. Enfermedad vírica africana del ovino y caprino, zoonósica leve, transmitida por garrapatas, que cursa con gastroenteritis hemorrágica y alta mortalidad. Tras un período de incubación de 4 a 15 días aparece fiebre de hasta 40-41ºC, acompañada de leucopenia e intensa depresión, y anorexia, seguida de dolor abdominal, diarrea y descenso de la temperatura, con heces acuosas al principio y luego mucoides y hemorrágicas. Paralelamente se desarrolla descarga nasal mucopurulenta y hemorrágica, conjuntivitis y disnea dolorosa, con taquipnea e hiperventilación. Los Arenavirus son virus esféricos de simetría helicoidal, envueltos y con ARN de cadena simple segmentada. Se caracterizan por producir infecciones persistentes en roedores, los que actúan como reservorios naturales y transmiten la infección al hombre. En el ser humano estos virus pueden ocasionar desde infecciones inaparentes hasta cuadros letales. Entre los miembros más notorios de esta familia están el Virus de la Coriomeningitis Linfocítica, y los Virus Junín, Machupo y Lassa. La vía de transmisión al ser humano es la cutáneo-mucosa, a través de excoriaciones en la piel o por mucosa conjuntival, oral o nasal, por inhalaciones de aerosoles contaminados con virus, y accidentes de laboratorio; para el virus Junin se han descripto casos de infección por vía sexual. La Fiebre Hemorrágica Argentina es causada por el agente viral virus Junín (un arenavirus, muy relacionado con el virus Machupo, agente causante de la fiebre hemorrágica boliviana). Su vector es una especie de roedor, la laucha del maíz o ratón maicero (Calomys musculinus). El vector es un muy pequeño roedor laucha conocida localmente como ratón maicero, que sufre infección crónica asintomática, y desparrama el virus a través de su saliva, orina, sangre. La zona endémica de la FHA cubre aproximadamente 150.000 km², comprometiendo las provincias de Buenos Aires, Córdoba, Santa Fe, Entre Ríos y de La Pampa, con una población estimada en riesgo de 5 millones. La FHA es una gravísima enfermedad aguda que comenzando como una vulgar gripe termina progresando hasta el deceso en 1 a 2 semanas, o su recuperación si es tratada tempranamente con plasma sanguíneo (suero sanguíneo) de ex enfermos. El tiempo de incubación del virus es entre 10 a 12 días, apareciendo luego los primeros síntomas, que confunde al médico no preparado en el diagnóstico diferencial: fiebre, dolor de cabeza, debilidad, desgano dolores articulares y oculares pérdida de apetito. Al contrario de una gripe donde el paciente mejora al quinto día, en la FHA se intensifican menos de una semana después, forzando al infectado envirado a acostarse, produciéndose cada vez más fuertes síntomas de alteración vascular, renal, hematológica y neurológica. Este estadio no dura más de 20 días. Es una enfermedad aguda de corta duración en la cual el paciente supera rápidamente la fase aguda o muere con severas manifestaciones hemorrágicas o neurológicas alrededor de la segunda semana de enfermedad. Y bue... espero que no los haya embolado tanto Ah! Vieron que flasheras que son las fotos de los virus!!!
Pese al compromiso oficial, el Senado postergó nuevamente el debate de la Ley de Bosques Intereses sojeros frenan tratamiento de Ley de Bosques La presión encabezada por senadores del norte buscó lavar un artículo clave de la ley, que es el que establece una moratoria a los desmontes hasta tanto cada provincia realice el ordenamiento territorial que dispone el proyecto original, que cuenta con media sanción de la Cámara de Diputados. “De esta forma, la ley se convertiría en un proyecto testimonial que no serviría para detener el descontrolado avance de las topadoras a razón de más de 821 hectáreas de bosques por día”, denunció Hernán Giardini, coordinador de la Campaña de Bosques de Greenpeace. El 16 de octubre, el presidente del bloque oficialista, Miguel Pichetto y la secretaria de Medio Ambiente, Romina Picolotti se comprometieron en conferencia de prensa a tratar en noviembre la ley de bosques en el Senado. Sin embargo, las presiones de los senadores que defienden de forma indisimulable intereses corporativos ligados a los sectores beneficiados por la expansión irracional de la frontera agrícola pesaron más que el compromiso asumido por el oficialismo. Greenpeace y un grupo de organizaciones ambientales y sociales de todo el país lograron juntar en menos de dos meses más de 1,3 millón de firmas en apoyo al tratamiento de la ley de bosques. “La semana próxima los senadores tendrán que decidir entre escuchar el reclamo de la gente o seguir obedeciendo a los intereses corporativos sin tener en cuenta los enormes costos ambientales y sociales que está provocando el descontrolado avance de la frontera agrícola”, sostuvo Villalonga. El proyecto de ley de “Presupuestos Mínimos para la Protección de los Bosques Nativos” establece diez criterios ecológicos y categorías de conservación que apuntan a planificar las actividades forestales, agrícolas y ganaderas evitando la fragmentación y degradación del bosque nativo, y establece como prioritarios cuidar a los bosques que actualmente ocupan y utilizan comunidades indígenas y campesinas. En el transcurso de este año, sólo la provincia de Salta convocó a audiencias públicas para autorizar desmontes por un total de 280.301 hectáreas. Estos desmontes resultan cuatro veces más que los autorizados el año pasado, y equivalen a 14 veces la superficie de la ciudad de Buenos Aires. Con estas cifras, sólo en en esta provincia se llega al promedio de deforestación anual de todo el país. Los últimos datos de Secretaría de Ambiente y Desarrollo Sustentable de la Nación revelan que nuestro país se encuentra en una verdadera Emergencia Forestal: entre 1998 y 2002 desaparecieron 781.930 hectáreas pero en los últimos cuatro años, el proceso se acentuó y los desmontes arrasaron con 1.108.669 hectáreas, lo que equivale a 280.000 hectáreas por año, 821 hectáreas de bosques por día, es decir, 34 hectáreas por hora. link: http://www.videos-star.com/watch.php?video=grDcQQV3YH0 Esto es joda o que? Se piensan que somos todos boludos? La verdad que me tiene repodridos! Y como diría un compañero que posteo acerca de los derechos del consumidor: "si no se quejan, no se quejen". http://taringa.net/posts/offtopic/942344/¿Senadores-que-onda-con-la-Ley-de-Bosques.html En este post van a encontrar el mail de cada una de las personas encargadas de este proyecto de ley. Y SI DE UNA VEZ POR TODAS NOS PONEMOS LAS PILAS? Mandas miles de giladas a cada uno de tus contactos (sin contar lo que posteas aca), no te cuesta nada mandar un mail pidiendo que hagan su trabajo La Noticia es del 7 de Noviembre, la Fuente: http://www.greenpeace.org/argentina/prensa-rss/pese-al-compromiso-oficial-el
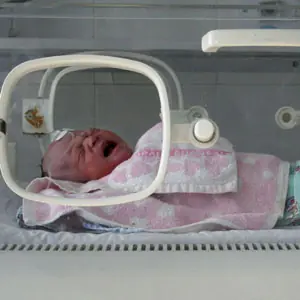
Bueno, la cosas es así, el jueves rindo el final de Pediatria y la verdad que estoy casi casi hasta la manija. Hoy me puse a estudiar neonatologia y leo la noticia de "La Nación" que aparece abajo. Como la medida es nuevita, no aparece en los libros con el título de "pesquisa", así que lo que tuve que hacer fue en buscar en distintas fuentes y armarme mi resumen, resumen que comparto con todos Uds. Quedó más largo que piropo de tartamudo, pero espero que les sea tan útil como a mi. Rige desde Septiembre la ley de pesquisa neonatal obligatoria Permitirá tratar nueve enfermedades A las que ya incluía la pesquisa neonatal (la fenilcetonuria y el hipotiroidismo), la ley 26.279 agrega la fibrosis quística, la galactocemia, la hiperplasia suprarrenal congénita, la deficiencia de biotinidasa, la retinopatía del prematuro, el mal de Chagas y la sífilis. "Toda persona diagnosticada con anterioridad a la vigencia de la presente ley queda incluida automáticamente dentro de la población sujeta a tratamiento y seguimiento", precisa el texto de la nueva norma. Entre los estudios a realizar, agrega el segundo artículo de la ley, "también se incluirán otras anomalías metabólicas genéticas o congénitas inaparentes al momento del nacimiento, si la necesidad de la pesquisa es científicamente justificada y existen razones de política sanitaria". Además de la detección en los recién nacidos de las nueve enfermedades, la ley determina que las obras sociales y los demás prestadores de servicios de salud deberán "incorporar como prestaciones obligatorias" los tratamientos con drogas, fórmulas y suplementos especiales, alimentos y suplementos dietarios para cada patología, así como el equipamiento y los kits terapéuticos necesarios. Para realizar esta pesquisa neonatal ampliada seguirá siendo necesario extraer una muestra de sangre del talón del bebe. "Todo lo que sea prevenir, especialmente en un recién nacido, es sin duda positivo. Claro que existen muchas otras cosas más que se deberían estudiar en los recién nacidos, pero lo importante es que se da un paso hacia adelante", opinó el doctor Jorge César Martínez, jefe de Neonatología del Hospital Ramón Sardá y profesor titular de Pediatría de la Facultad de Medicina de la Universidad del Salvador. Para el especialista, que también es miembro de la Sociedad Argentina de Pediatría, la prevención de enfermedades desde el momento del nacimiento es fundamental. "Si lo medimos desde el punto de vista del ahorro de gastos en salud pública, cuando se previene se evitan futuros tratamientos, incapacidades físicas y psicológicas, y una gran cantidad de individuos y grupos familiares que la llegan a pasar muy mal", señaló. Por ahora, la nueva ley aumenta el nivel de prevención neonatal. "Aunque podría ser más amplio, está muy bien", concluyó Martínez. Felincenuria Defecto congénito del catabolismo que se caracteriza por una ausencia casi total de actividad de la enzima fenilalanina hidroxilasa con elevación de la fenilalanina en el plasma, que a menudo origina retraso mental. El exceso de fenilalanina, que por otro lado es un aminoácido esencial, se elimina normalmente del organismo mediante su hidroxilación hacia tirosina, reacción para la que es imprescindible la enzima fenilalanina hidroxilasa. Cuando ésta es inactiva, la fenilalanina se acumula en la sangre y se excreta intacta por la orina; una cierta proporción es transaminada a ácido pirúvico, que es metabolizado a su vez a ácidos fenilacético, peniláctico y o-hidroxifenilacético; todos ellos se excretan por la orina. Durante el período neonatal, el niño suele ser asintomático, aunque en algunos raros casos se encuentra letárgico o rechaza el alimento. El síntoma más importante es el retraso mental, generalmente intenso, que afecta a la mayoría de los pacientes no tratados. Los niños afectos suelen tener la piel, los ojos y el cabello más claros que sus familiares no afectados. Algunos lactantes presentan una erupción similar al eczema. En los niños mayores son frecuentes las convulsiones de tipo grand y petit mal y la incidencia de alteraciones del EEG varía entre 75 y 90%. Los niños tienen una hiperactividad extrema y desarrollan psicosis; a menudo tienen un olor corporal "mohoso" desagradable, causado por el ácido fenilacético presente en el sudor y en la orina. En todos los recién nacidos y una vez que hayan consumido una cantidad moderada de leche (fuente de fenilalanina) durante al menos 48 h, debe hacerse un análisis para diagnosticar la FCU. La prueba habitualmente utilizada es la de inhibición Guthrie. Se cultiva una cepa de Bacillus subtilis dependiente de la alanina en un medio en el que se colocan discos de papel de filtro impregnados con varias gotas de sangre capilar y otros que contienen cantidades variables de fenilalanina (controles). La zona de crecimiento alrededor de los discos que contienen la muestra de sangre es proporcional al contenido en fenilalanina. Si el lactante tiene antecedentes familiares de FCU, el análisis de orina se lleva a cabo tras el período puerperal y a intervalos regulares, generalmente semanales, durante 1 año. A las 4 a 6 sem de edad, pueden aparecer niveles anormales de metabolitos de la fenilalanina en la orina como son los ácidos fenilpirúvico, feniláctico, fenilacético y o-hidroxifenilacético. Los resultados positivos de las pruebas de detección sistemática pueden confirmarse con métodos más exactos, como los fluorométricos o la cromatografía de columna con intercambio iónico. El objetivo del tratamiento consiste en limitar la ingesta de fenilalanina, de forma que se cubran las necesidades de dicho aminoácido esencial pero sin que haya excedentes, con lo que se logran un crecimiento y desarrollo normales, evitando al mismo tiempo la acumulación de fenilalanina y de los productos finales de su degradación. Como todas las proteínas naturales contienen alrededor de un 4% de fenilalanina, resulta imposible satisfacer las necesidades proteicas sin superar las de dicho aminoácido. Por tanto, la fracción proteica de la dieta debe cubrirse con hidrolisados de caseína (tratados para eliminar la fenilalanina) o mezclas de aminoácidos. Para evitar el retraso mental, el tratamiento debe iniciarse durante los primeros días de vida. Los tratamientos precoces y bien llevados permiten un desarrollo normal y evitan la afectación del SNC. Los tratamiento iniciados después de los 2 o 3 años de edad sólo sirven para controlar la hiperactividad extrema y las convulsiones rebeldes al tratamiento. os datos disponibles indican que la restricción dietética debe mantenerse de por vida. Hipotiroidismo Congénito Cuadro clínico debido a una producción deficiente de hormona tiroidea. Su causa más frecuente es la ausencia congénita de glándula tiroides (atireosis), lo que obliga a un tratamiento sustitutivo durante toda la vida. Los signos y síntomas pueden consistir en cianosis, hiperbilirrubinemia prolongada, rechazo de la alimentación, llanto ronco, hernia umbilical, sufrimiento respiratorio, macroglosia, fontanelas grandes y retraso de la maduración esquelética. En raras ocasiones, el hipotiroidismo neonatal es transitorio. En general, se diagnostica habitualmente gracias a los programas de detección sistemática neonatal, antes de que sus signos clínicos se hagan evidentes. Los estudios analíticos consisten en la determinación de la tiroxina sérica (T4) y de la hormona estimulante del tiroides (TSH). El hipotiroidismo del lactante no diagnosticado o no tratado tiene graves consecuencias para el desarrollo del SNC, con un retraso del desarrollo moderado a intenso, mientras que durante la infancia pone en peligro el crecimiento somático. El tratamiento con l-tirosina debe iniciarse de inmediato y bajo un estrecho control. La dosis inicial adecuada es de 10 a 15 mg/kg/d v.o. (con lo que se intenta normalizar rápidamente la T4 sérica), para después ajustar la posología con objeto de mantener un nivel sérico de T4 de 10 a 15 mg/dl (129 a 193 nmol/l) durante la lactancia. A partir del primer año, la dosis habitual es de 4 a 6 mg/kg/d, titulándola de forma que las concentraciones séricas de T4 y TSH permanezcan dentro de los límites normales. Hay que tener cuidado de no administrar cantidades excesivas y provocar un hipertiroidismo yatrógeno. En la mayoría de los lactantes tratados, el desarrollo psicomotor es normal. Galactosemia Errores congénitos del metabolismo de los galactosa caracterizados por niveles elevados de galactosa en sangre, debidos a la incapacidad genética para convertir la galactosa en glucosa. Los lactantes con galactosemia clásica tienen un aspecto normal al nacimiento, pero a las pocos días o semanas de consumir leche materna o alimentos que contienen lactosa desarrollan ictericia y anorexia. Además, son frecuentes los vómitos, el retraso del crecimiento, la hepatomegalia y la septicemia, que puede ser rápidamente fatal. Se desarrollan también proteinuria, aminoaciduria y síndrome de Fanconi renal, con edema y ascitis acompañantes. Sin un tratamiento óptimo, el niño crece mal y sufre retraso mental; además, muchos desarrollan cataratas y raquitismo. Casi todas las pacientes tiene insuficiencia ovárica. La generalización de la detección sistemática de la disminución de la concentración de galactosa-1-fosfato uridiltransferasa en los hematíes y del aumento de la concentración de galactosa-1-fosfato en los recién nacidos permite establecer el diagnóstico precoz. Éste puede sospecharse también cuando se encuentran sustancias reductoras que no son glucosa (galactosa, galactosa-1-fosfato) en la orina y se confirma al comprobar la ausencia de uridiltransferasa en las células y tejidos (p. ej., hematíes e hígado). El tratamiento consiste en la eliminación de todas las formas de galactosa de la dieta y, sobre todo, de la lactosa que se encuentra en todos los productos lácteos y como edulcorante en muchos alimentos. Aunque a menudo la dieta sin lactosa evita la toxicidad aguda, las complicaciones a largo plazo (retraso del crecimiento, anomalías neurológicas y del lenguaje, deficiencia mental) son frecuentes. Muchos pacientes necesitan suplementos de Ca y vitaminas. Fibrosis Quística Enfermedad hereditaria de las glándulas exocrinas, que afecta fundamentalmente a los aparatos digestivo y respiratorio y que suele caracterizarse por EPOC, insuficiencia pancreática exocrina y niveles excesivamente altos de los electrólitos del sudor. Alrededor del 3% de la población blanca es portadora de la alteración genética que se transmite de forma autosómica recesiva. El gen responsable se encuentra en 250.000 pares de bases del ADN genómico del cromosoma 7q (brazo largo). Codifica una proteína asociada a la membrana llamada el regulador transmembranoso de la fibrosis quística (RTFQ). La mutación más frecuente del gen, DF508, provoca la ausencia de una fenilalanina en la posición 508 de la proteína RTFQ y se encuentra en alrededor del 70% de los alelos FQ; en el 30% restante se han descrito más de 600 mutaciones menos frecuentes. Aunque no se conoce la función exacta de RTFQ, parece que forma parte de un canal del Cl regulado por el cAMP que, aparentemente, regula el transporte de Cl y Na a través de las membranas epiteliales. Los heterocigotos pueden mostrar anomalías sutiles del transporte a través de los epitelios, pero sin afectación clínica franca. En la enfermedad se afectan casi todas las glándulas exocrinas del organismo, aunque con distribución e intensidad variables. Las glándulas afectadas son de tres tipos: las obstruidas por un material eosinófilo, viscoso o sólido, que se acumula en la luz (páncreas, glándulas intestinales, conductos biliares intrahepáticos, vesícula biliar, glándulas submaxilares); las que son histológicamente anormales pero producen secreciones excesivas (glándulas traqueobronquiales y de Brunner) y las que son histológicamente normales pero secretan cantidades exageradas de Na y Cl (glándulas sudoríparas, parótidas, y glándulas salivales menores). Las secreciones duodenales son viscosas y contienen un mucopolisacárido anormal. El 98% de los varones adultos son estériles, por maldesarrollo de los conductos deferentes u otras formas de azoospermia obstructiva. En las mujeres, la fertilidad disminuye a causa de la viscosidad de las secreciones cervicales, pero muchas mujeres con FQ han tenido embarazos hasta el término. No obstante, la incidencia de complicaciones maternas es superior a la normal. Existen pruebas de que los pulmones son histológicamente normales en el momento del nacimiento. Es probable que la lesión pulmonar comience con la obstrucción difusa de las vías respiratorias de pequeño calibre por unas secreciones mucosas demasiado espesas. La obstrucción y la infección favorecen el desarrollo posterior de bronquiolitis y tapones mucopurulentos en las vías aéreas. Las alteraciones bronquiales son más frecuentes que las parenquimatosas. El enfisema no es importante. Cuando el proceso pulmonar progresa, las paredes bronquiales se hacen más gruesas, la vía respiratoria se llena de secreciones viscosas y purulentas, se desarrollan áreas de atelectasia y aparecen las adenopatías hiliares. La hipoxemia crónica induce la hipertrofia muscular de las arterias pulmonares, con hipertensión pulmonar e hipertrofia cardíaca derecha. Gran parte del daño pulmonar podría deberse a la inflamación de mecanismo inmunitario secundaria a la liberación, por los neutrófilos, de proteasas hacia las vías respiratorias. Incluso en las primeras etapas de la vida, el líquido del lavado broncoalveolar contiene numerosos neutrófilos y concentraciones elevadas de elastasa libre, ADN e interleucina-8 procedentes de estas células. En las primeras etapas de la enfermedad, el patógeno que se aísla con mayor frecuencia en la vía respiratoria es Staphylococcus aureus, pero a medida que la enfermedad progresa, aumenta el porcentaje de cultivos positivos para Pseudomonas aeruginosa. Existe una variante mucoide de Pseudomonas que muestra una asociación peculiar con la FQ. El 7% de los pacientes adultos están colonizados por Burkholderia cepacia, lo que puede asociarse a un rápido deterioro pulmonar. El signo más precoz es el íleo meconial, debido a la obstrucción del íleon por un meconio muy viscoso, que aparece en el 15 a 20% de los recién nacidos afectados. Suele asociarse a vólvulo, perforación o atresia y, salvo raras excepciones, va seguido siempre de otros signos de FQ. La FQ puede asociarse también a un retraso de la expulsión neonatal de meconio o a un síndrome del tapón meconial . En los lactantes que no sufren íleo meconial, el comienzo de la enfermedad suele ser anunciado por un retraso en la recuperación del peso al nacimiento y por una ganancia de peso insuficiente hacia las 4 a 6 semanas de edad. Los lactantes con FQ alimentados con proteínas de soja o con leche materna pueden desarrollar hipoproteinemia con edema y anemia, debida a la malabsorción proteica. El 50% de los pacientes tienen manifestaciones pulmonares que consisten, en general, en tos y respiración sibilante crónicas asociadas a infecciones pulmonares crónicas o recidivantes. El síntoma más molesto es la tos, que suele ir acompañada de expectoración, náuseas, vómitos y trastornos del sueño. Cuando la enfermedad progresa, se observan retracciones intercostales, uso de los músculos accesorios de la respiración, un tórax en barril, acropaquias y cianosis. La afectación de las vías respiratorias altas se traduce en poliposis nasal y sinusitis crónica o recidivante. Los adolescentes pueden sufrir retraso del crecimiento, retraso de la aparición de la pubertad y disminución de la tolerancia al ejercicio. Las complicaciones pulmonares de los adolescentes y adultos consisten en neumotórax, hemoptisis e insuficiencia cardíaca derecha secundaria a la hipertensión pulmonar. En el 85 a 90% de los pacientes existe una insuficiencia pancreática clínicamente evidente que suele manifestarse en las primeras etapas de la vida y que puede ser progresiva. Se manifiesta con deposiciones frecuentes de heces voluminosas, malolientes y de aspecto oleoso, protrusión abdominal y retraso del crecimiento y escasa cantidad de tejido subcutáneo y de masa muscular, pese a un apetito normal o incluso voraz. El 20% de los lactantes y preescolares no tratados desarrollan un prolapso rectal. Además, pueden encontrarse las manifestaciones clínicas de las deficiencias de vitaminas liposolubles. La sudoración excesiva durante los meses cálidos o cuanto el paciente tiene fiebre puede dar lugar a episodios de deshidratación hipotónica e insuficiencia cardíaca. En los climas áridos, los lactantes pueden desarrollar una alcalosis metabólica crónica. La formación de cristales de sal y el gusto salado de la piel son signos muy sugestivos de FQ. El 10% de los pacientes adultos desarrollan una diabetes mellitus dependiente de la insulina y en el 4 a 5% de los adolescentes y adultos aparece una cirrosis biliar multilobular con varices e hipertensión portal. El dolor abdominal crónico, recidivante o con ambas características puede estar relacionado con invaginación, úlcera péptica, abscesos periapendiculares, pancreatitis, reflujo gastroesofágico, esofagitis, colelitiasis o episodios de obstrucción intestinal parcial secundarios a la viscosidad exageradamente alta del bolo fecal. Las complicaciones inflamatorias consisten en vasculitis y artritis. En un paciente que muestra una o varias características fenotípicas compatibles con FQ o que tiene antecedentes de la enfermedad en un hermano, el diagnóstico puede confirmarse también por la identificación de las dos mutaciones conocidas de la enfermedad. El análisis de mutaciones (estudio de las mutaciones de la FQ) puede usarse para el diagnóstico prenatal y para detectar a los portadores en las familias con niños afectados. La concentración sérica de tripsina inmunorreactiva es alta en los recién nacidos con FQ. Las mediciones de dicha enzima, junto con la prueba del sudor y el análisis de las mutaciones, constituyen la base de los programas de detección selectiva de FQ en los recién nacidos que se efectúan en muchas partes del mundo. El diagnóstico se confirma por la elevación de la concentración de Cl en el sudor. La única prueba fiable del sudor es la iontoforesis cualitativa con pilocarpina. Para realizarla, se estimula localmente la sudoración por medios farmacológicos, se mide la cantidad de sudor y se determina la concentración de Cl en el mismo. En los pacientes con un cuadro clínico compatible o con historia familiar positiva, una concentración de Cl >60 mEq/l confirma el diagnóstico. Los objetivos del tratamiento consisten en mantener un estado adecuado de nutrición, la prevención o el tratamiento agresivo de las complicaciones pulmonares y de otro tipo y la provisión de un apoyo psicosocial suficiente. Con un apoyo adecuado, la mayoría de los pacientes pueden adaptarse bien a la vida social y escolar adecuada a su edad. A pesar de sus muchos problemas, los éxitos laborales y maritales logrados por estos pacientes son asombrosos. Insuficiencia pancreática. Todas las comidas y tentempiés deben asociarse al uso de enzimas pancreáticas sustitutivas, en polvo (en los lactantes) o en cápsulas. Los preparados enzimáticos más eficaces contienen pancrealipasa en microesferas o microcomprimidos con revestimiento entérico sensible al pH. En los pacientes con elevadas necesidades enzimáticas, el uso de un bloqueante H2 (ranitidina) o un inhibidor de la bomba de protones (omeprazol) puede incrementar la efectividad de las enzimas. El tratamiento dietético consiste en un aporte suficiente de calorías y proteínas que permite mantener un crecimiento normal, para lo que puede ser necesario aportar cantidades superiores 30 a 50% a las necesidades dietéticas recomendadas, una ingesta de grasa normal o elevada para aumentar la densidad calórica de la dieta, preparados multivitamínicos en dosis dobles a los aportes diarios recomendados, un suplemento de vitamina E en forma miscible con el agua y un suplemento de sal durante los períodos de estrés térmico, cuando aumenta la sudoración. Los lactantes tratados con antibióticos de amplio espectro y los pacientes con hepatopatías y hemoptisis deben recibir suplementos de vitamina K. En los lactantes con insuficiencia pancreática grave, en lugar de las fórmulas de leche completa pueden utilizarse las que contienen hidrolizados de proteínas y triglicéridos de cadena media. Para aumentar la ingesta calórica, puede recurrirse a suplementos de polímeros de la glucosa y de triglicéridos de cadena media. En los pacientes que no logran mantener un estado nutritivo adecuado, el aporte enteral suplementario con ayuda de una sonda nasogástrica, una gastrostomía o una yeyunostomía puede restablecer el crecimiento normal y estabilizar la función pulmonar. Obstrucción intestinal por íleo meconial no complicado. A veces, la obstrucción puede vencerse con enemas que contengan un medio de contraste radiopaco hiper o isoosmolar; si no es así, puede ser necesaria una intervención quirúrgica, practicando una enterostomía para extraer el meconio viscoso de la luz intestinal. Manifestaciones pulmonares. Su tratamiento consiste en la prevención de la obstrucción de la vía respiratoria y la profilaxis y el control de las infecciones pulmonares. La profilaxis consiste en el mantenimiento de la inmunidad frente a la tos ferina, Haemophilus influenzae, varicela y sarampión y la vacunación anual contra la gripe. No se recomienda la vacunación sistemática frente al neumococo (no se demostro mayor sensibilidad) Ante el primer signo de afectación pulmonar, se recomienda iniciar la fisioterapia respiratoria con drenaje postural, percusión, vibración y tos asistida. En los pacientes mayores, las técnicas alternativas de limpieza de la vía respiratoria con un ciclo activo de respiración, drenaje autógeno, un aparato de válvula de aleteo, mascarilla con presión espiratoria positiva o terapia con chaleco mecánico puede ser muy efectiva. En los casos de obstrucción reversible de la vía aérea respiratoria, pueden administrarse broncodilatadores v.o., en aerosol o de forma combinada y corticoides en aerosol. La oxigenoterapia está indicada en los pacientes con insuficiencia pulmonar grave e hipoxemia. En general, en los pacientes con insuficiencia respiratoria crónica no está indicada la respiración mecánica, cuyo uso debe limitarse a los enfermos con buen estado general que desarrollan una insuficiencia respiratoria aguda asociada a la cirugía pulmonar y a los pacientes que están a la espera de un trasplante pulmonar y que presentan una insuficiencia respiratoria con hipercapnia. La ventilación con presión positiva no invasiva con mascarilla facial o nasal también puede resultar beneficiosa. No deben utilizarse los aparatos IPPB, ya que pueden provocar neumotórax. Los expectorantes orales son muy utilizados pero existen pocos datos que apoyen su eficacia. Debe desaconsejarse el uso de inhibidores de la tos. El neumotórax puede tratarse mediante drenaje cerrado con sonda de toracostomía. La toracotomía abierta o la toracoscopia con ablación de las burbujas pleurales y abrasión con esponja de las superficies pleurales es un tratamiento eficaz para los neumotórax de repetición. Las hemoptisis recidivantes o masivas se tratan con embolización de las arterias bronquiales implicadas. Los corticoides orales están indicados en los lactantes con bronquiolitis prolongada y en los pacientes con broncospasmo rebelde, aspergilosis broncopulmonar alérgica y complicaciones inflamatorias (p. ej., artritis, vasculitis). El uso a largo plazo de los corticoides a días alternos pueden retrasar el deterioro de la función pulmonar pero, debido a sus complicaciones, no se recomienda de forma sistemática. Los pacientes tratados con corticoides deben ser vigilados estrechamente para detectar signos de alteración de los carbohidratos y retraso del crecimiento lineal. Se ha demostrado que el ibuprofeno, administrado en dosis suficientes para que su concentración plasmática máxima alcance 50-100 mg/ml a lo largo de varios años, retrasa la pérdida de la función pulmonar, sobre todo en los niños de 5 a 13 años. Las dosis deben individualizarse según los resultados de los controles farmacocinéticos. En los pacientes sintomáticos deben utilizarse antibióticos para tratar los patógenos bacterianos del aparato respiratorio, siguiendo siempre los resultados de los cultivos y los antibiogramas. Contra los estafilococos, el fármaco de elección es una penicilina resistente a la penicilinasa (p. ej., cloxacilina o dicloxacilina) o una cefalosporina (p. ej., cefalexina). La eritromicina, la amoxicilina-clavulanato, la ampicilina, la tetraciclina, la trimetoprima-sulfametoxazol y, a veces, el cloranfenicol pueden administrarse solos o en combinación para tratamientos ambulatorios prolongados de infecciones pulmonares producidas por diversos microorganismos. La ciprofloxacina es eficaz frente a las cepas sensibles de Pseudomonas. En las exacerbaciones graves, sobre todo en pacientes colonizados por Pseudomonas, se recomienda administrar los antibióticos por vía parenteral, lo que suele precisar su hospitalización, si bien en casos seleccionados puede hacerse sin peligro en el domicilio del enfermo. Este tratamiento consiste en la combinación de un aminoglucósido (tobramicina, gentamicina) con una penicilina antipseudomonas, administrados por vía i.v. También puede ser útil la administración i.v. de cefalosporinas y monobactamos con actividad antipseudomonas. Es necesario controlar las concentraciones séricas del aminoglucósido, ajustando las dosis para que la concentración máxima sea de 8 a 10 mg/ml (11 a 17 mmol/l) y la mínima <2 mg/ml (<4 mmol/l). La dosis inicial habitual de tobramicina o de gentamicina es de 7,5 a 10 mg/kg/d administrada en 3 fracciones, aunque para lograr unas concentraciones séricas aceptables (10 a 12 mg/kg/d) puede ser necesario administrar dosis más altas. Debido al aumento de la depuración renal, para obtener niveles séricos adecuados de algunas penicilinas, puede ser necesario administrar dosis mayores de las habituales. El objetivo del tratamiento de las infecciones pulmonares debe consistir en mejorar el estado clínico lo suficiente como para que sea innecesario administrar antibióticos de forma continua. Sin embargo, en algunos pacientes ambulantes que sufren exacerbaciones pulmonares frecuentes, puede estar indicado el uso de antibióticos a largo plazo. En pacientes seleccionados, el tratamiento con aerosoles de tobramicina a largo plazo también puede resultar eficaz. En los lactantes con infección por el virus sincitial respiratorio debe considerarse la conveniencia de instaurar una aerosolterapia con ribavirina. El tratamiento de los pacientes con insuficiencia cardíaca derecha sintomática debe consistir en diuréticos, restricción de sal y O2. La cirugía puede estar indicada en las bronquiectasias o atelectasias localizadas que no responden al tratamiento médico; otras indicaciones quirúrgicas son los pólipos nasales, la sinusitis crónica, las hemorragias por varices esofágicas secundarias a hipertensión portal, la colelitiasis y la obstrucción intestinal debida a un vólvulo o una invaginación que no puede reducirse con métodos incruentos. Algunos pacientes con hepatopatías terminales han sido tratados con trasplante hepáticos con buenos resultados y lo mismo puede decirse de los trasplantes cardiopulmonares combinados efectuados en pacientes con enfermedad cardiopulmonar avanzada. Hiperplasia Suprarrenal Congénita Se denomina hiperplasia suprarrenal congénita a un grupo de trastornos autosómicos recesivos caracterizados por déficit de actividad de las enzimas necesarias para la síntesis de cortisolm debido a una elevación crónica de ACTH. El déficit más conocido y frecuente es el de la enzima 21-hidroxilasa (21-OH), que provoca inadecuada e insuficiente biosíntesis adrenocortical de cortisol, aumento de ACTH, hiperplasia cortical y aumento de la secreción suprarrenal de andrógenos. Los signos y síntomas de esta alteración dependen de la gravedad y de la localización del bloqueo enzimático. Si el defecto o bloqueo es muy severo, el cortisol y la aldosterona son producidos en cantidades muy deficientes; esto provoca aparición de poliuria, deshidratación, hiponatremia e hipercalemia y convulsiones (crisis suprarrenal), que lleva a la muerte a los RN o lactantes no tratados. Simultáneamente, los niveles altos de 17 hidroxiprogesterona y, particularmente, de androstenodiona y testosterona, provocan una severa masculinización del feto femenino intraútero. Existe otra modalidad de presentación del déficit de 21 hidroxilasa, llamada forma virilizante simple o no perdedora de sal, en la que el síntoma predominante es la masculinización que puede ser severa o presentar variables menos graves, como hirsutismo en la adolescencia, acné, amenorrea o trastornos menstruales. El diagnóstico se establece cuando los valores de 17-hidroxiprogesterona y androstenodiona son elevados. La hiperplasia suprarrenal congénita secundaria a una deficiencia de 21- hidroxilasa es, entonces, la causa más frecuente de genitales ambiguos en un neonato genéticamente femenino. Un recién nacido con genitales ambiguos provoca gran angustia tanto en el ámbito médico como familiar y exige que se pongan en marcha con rapidez los mecanismos diagnósticos y terapéuticos que permitan confirmar el sexo de crianza que tendrá el niño. El tratamiento de la deficiencia de 21-hidroxilasa se hace con aporte de glucocorticoides (hidrocortisona, acetato de cortisona o prednisona) y, si es necesario, restableciendo la homeostasis normal del sodio y el potasio con aporte de mineralcorticoides. El objetivo del tratamiento consiste en normalizar la androstendiona plasmática, la 17-OH-progesterona y la actividad de la renina plasmática, así como los metabolitos urinarios (17-cetosteroides y prenanediol). Cuando existe pérdida de sal, se administra fludrocortisona oral (0,1 mg/d). A menudo, los lactantes necesitan suplementos orales de sal. terminación prematura del crecimiento y, en último término, talla baja. Hay que asegurarse de cumplir la terapéutica, monitorizar estrechamente el crecimiento y efectuar determinaciones anuales de la edad ósea. Las lactantes afectadas pueden necesitar una reconstrucción quirúrgica con clitoroplastia de reducción y construcción de una apertura vaginal. A menudo son necesarias nuevas intervenciones quirúrgicas en la edad adulta, pero con una asistencia adecuada y atención a los aspectos psicosexuales, puede esperarse que la vida sexual y la fertilidad de estas pacientes sean adecuadas. Deficiencia de Biotinidasa Se trata de un error congénito del metabolismo que carece de signos clínicos en el período neonatal, capaz de producir síntomas neurológicos como convulsiones, pérdida de la audición y la vista, ataxia, hipotonía y otras manifestaciones como retraso del crecimiento, hiperventilación, apneas, dermatitis y alopecía. En ausencia de tratamiento, el inicio de la enfermedad se da en promedio a los tres meses de vida, pudiendo retrasarse hasta los 2 años. Desde el punto de vista bioquímico presenta una deficiencia en la enzima Biotinidasa, la cual tiene como función la recuperación de biotina, vitamina soluble del complejo B, de la vía de degradación de las carboxilasas Piruvato CoA-, Propionil CoA-, b-Metilcrotonil CoA- y Acetil CoA-. A consecuencia de esto, los pacientes pueden presentar aciduria orgánica, cetoacidosis metabólica e hiperamonemia moderada. El diagnóstico neonatal se efectúa midiendo la actividad de Biotinidasa en sangre entera colectada en papel de filtro, pudiendo detectarse deficiencias absolutas o parciales de la misma, según si su actividad es < 10 % o de un 15-30 % respectivamente. El patrón de herencia es autosómico recesivo y la incidencia estimada es de 1:45.000. El tratamiento se realiza administrando por vía oral dosis farmacológicas de biotina de 5 a 20 mg/día, con lo cual es posible evitar la instalación de los síntomas. Retinopatía del Prematuro Fue la causa principal de ceguera infantil hasta que se encontró el oxígeno como factor etiológico fundamental. LA prematurez, la oxigenoterapia complementaria, el embarazo gemelar y el muy bajo peso al nacer son factores de riesgo (todos en relación con el uso de oxígeno). La retina periférica temporal es la última zona en vascularizarse al final de la gestación. Cuando se interrumpe el crecimiento normal de los vasos sanguíneos, el borde mesenquimatoso de avance se eleva y forma una cresta. Los capilares posteriores a esta cresta están obliterados. En los casos más graves puede cicatrizar y provocar tracciones de la retina. El diagnóstico se establece de acuerdo a los resultados del fondo de ojo, que actualmente es rutinario en todo prematuro. Este estudio permite también clasificar la patología. -Estadio 1: aspecto de línea de demarcación clara que separa la retina periférica avascular de la retina vascularizada. -Estadio 2: cresta elevada. -Estadio 3: crecimiento de tejido fibrovascular a partir del borde posterior de la cresta hacia vítreo o hacia la superficie retiniana. -Estadio 4: desprendimiento de retina subtotal. -Estadio 5: desprendimiento de retina total. Según el estadio en el que se encuentre la lesión, será el tratamiento que se empleará: -Estadio 1 y 2: no requiere. -Estadio 3: crioterapia o fotocoagulación en las primeras 72 horas. -Estadio 4 y 5: reparación quirúrgica. Chágas Congénito Enfermedad producida por un protozoo flagelado: el Trypanosoma cruzi. Presenta un ciclo vital complejo con un huésped intermediario o insecto vector: triatominos, y un huésped definitivo: mamíferos, incluyendo al hombre. En la transmisión madre-hijo, el T. cruzi se reproduce en la placenta y la atraviesa como tripomastigote (forma elongada y flagelada del parásito), produciendo la infección generalizada del embrión o feto. Las manifestaciones clínicas en los recién nacidos infectados varían ampliamente desde los pacientes asintomáticos , que son la gran mayoría (70%), hasta aquéllos que presentan una importante signosintomatología. Los niños pueden presentar compromiso del estado general expresado por retardo de crecimiento intrauterino, cuadro de sepsis con alteraciones hematológicas y/o hepatoesplenomegalia, que es el signo clínico más frecuente.En casos aislados se presenta compromiso cardíaco y del sistema nervioso central. Se ha descripto el hallazgo de calcificaciones cerebrales, recién nacidos con microcefalia y signos de daño intrauterino temprano con abortos. La visualización directa o el aislamiento del T.cruzi es el método ideal para el diagnóstico de la enfermedad de Chagas congénito. En los recién nacidos de madres chagásicas, el estudio serológico rutinario detecta anticuerpos de clase IgG, lo que no nos permite distinguir los anticuerpos formados por el recién nacido de los transmitidos pasivamente por la madre a través de la placenta. Los anticuerpos maternos pueden permanecer hasta los 6 meses de vida en los lactantes no infectados. Debe iniciarse tratamiento en todo niño con infección comprobada. No debe indicarse tratamiento en la embarazada por riesgo teratogénico de la medicación . Las drogas que han demostrado probada eficacia son el nifurtimox (Lampit ¨) y el beznidazol (Radanil¨). Seguimiento durante el tratamiento 1. Parasitemia por microhematócrito a los 15 días de tratamiento. Si persiste positiva evaluar: a) inadecuada administración (baja dosis), b) rechazo de la medicación (vómitos), c) presencia de cepa resistente. Ante esta última posibilidad debe cambiarse la medicación. 2. Control hematológico y hepatograma. Control postratamiento Control serológico: al finalizar el tratamiento y luego cada 3 meses, hasta observar su negativización en dos controles sucesivos. Criterio de curación: negativización parasitológica y serológica en dos controles sucesivos postratamiento. La negativizacion serológica está en relación directa a la edad al inicio del tratamiento. En los niños mayores puede evidenciarse recién más allá de los 9-12 meses postratamiento. Sífilis Congénita La sífilis congénita se adquiere a partir de una madre infectada que no haya recibido tratamiento adecuado. El pasaje por vía transplacentaria puede producirse en cualquier momento de la gesta o durante el parto. La tasa de transmisión es de un 80-90% durante la fase secundaria de la infección con un 40% de abortos o mortinatos y disminuye lentamente en etapas más avanzadas de la infección materna. El riesgo de transmisión es mayor en el tercer trimestre de embarazo. El pasaje transplacentario del T. pallidum puede producir diferentes daños. En los pacientes sintomáticos, se observan con mayor frecuencia las lesiones mucocutáneas, siendo las más precoces el pénfigo ampollar palmoplantar con descamación y formación de colgajos epidérmicos, las lesiones maculopapulosas (sifílides) que pueden ulcerarse en las zonas periorificiales, lesiones ulcerosas en mucosa nasal (coriza sifilítica), onixis, perionixis y alopecia. Lesiones óseas: osteomielitis, periostitis y osteocondritis se registran infrecuentemente en la actualidad; estas lesiones pueden expresarse con impotencia funcional del miembro afectado (pseudoparálisis de Parrot). El compromiso sistémico se expresa por hepatoesplenomegalia, hepatitis neonatal, síndrome nefrítico o nefrótico, neumonitis, anemia, hidrops no inmunológico. Compromiso del SNC: estos neonatos pueden presentar meningoencefalitis con aumento de células o proteínas en el LCR. No existe un método diagnóstico que permita descartar compromiso del SNC en pacientes asintomáticos. La infección cercana al parto genera un neonato asintomático, inclusive con VDRL negativa, que presentará síntomas en meses posteriores o permanecerá asintomático y sólo será detectado por estudios serológicos en años posteriores. Las manifestaciones tardías clásicas se producen en los niños no tratados con afectación del SNC, hueso, dientes, ojos y piel. Son de muy rara observación en la actualidad. El diagnóstico de certeza se alcanza con la visualización del agente, el que puede ser detectado en lesiones habitadas en la fase primaria y secundaria de la infección mediante el microscopio de campo oscuro o mediante pruebas de inmunofluorescencia directa del material de la lesión. Estas técnicas presentan poca sensibilidad, por lo que el diagnóstico suele basarse en los estudios serológicos. El Tratamiento de la Sífilis Congénita es el siguiente: Sífilis en la embarazada : Penicilina G benzatínica 2.400.000 U por vía IM semanal, 3 dosis. Alternativas terapéuticas: Eritromicina por 14 días, tetraciclina o doxiciclina por 14 días, ceftriaxona por 10 días. Sífilis congénitaconfirmado o presuntivo (segœn edad al diagnóstico). Edad < 7 días Penicilina G cristalina 100.000 U/kg/día vía IV en 2 dosis por 10 días. Edad 7-28 días Penicilina G cristalina 150.000 U/kg/día vía IV en 3 dosis por 10 días. Edad > 28 días Penicilina G cristalina 200.000-300.000 U/kg/día vía IV en 4 dosis por 10 días. En niños con bajo riesgo de sífilis congénita (hijos de madre adecuadamente tratada, con controles serológicos y HIV negativa) y que no se asegure seguimiento adecuado. Sífilis congénita de diagnóstico tardío y/o retratamiento En niños se recomienda penicilina G acuosa 200.000-300.000 U/kg/día (50.000 U/kg cada 4 a 6 horas) por 10-14 días (dosis máxima 24 millones U). Algunos autores sugieren indicar a continuación 1 dosis de penicilina G benzatínica. Reacción de Jarisch-Herxheimer: episodio febril que se acompaña de mialgias y cefaleas y que aparece en las primeras 24 horas del tratamiento. Se indicará tratamiento sintomático. Fuentes Manual Merck Oftalmología en APS Nota "La Nación" Conseso FQ - SAP Hiperplasia Suprarrenal Congénita Errores del Metabolismo Fundación Bioquímica Argentina Consenso de Infecciones Perinatales Parasitarias - SAP Consenso de Infecciones Perinatales Bacterianas - SAP

HEPATITIS TÓXICA ASOCIADA A HERBALIFE La edición de Octubre 2007 de la revista Journal of Hepatology, publica dos series de casos de hepatitis tóxica asociada al consumo de productos Herbalife. Los abstracts se resumen a continuación. Elinav E, Pinsker G, Safadi R, Pappo O, Bromberg M, Anis E, Keinan-Boker L, Broide E, Ackerman Z, Kaluski DN, Lev B, Shouval D.Association between consumption of Herbalife((R)) nutritional supplements and acute hepatotoxicity.J Hepatol. 2007 Oct;47(4):514-20. Epub 2007 Jul 26. Cuatro casos iniciales que se presentaron de hepatitis aguda asociada al consumo de Herbalife motivaron una investigación por parte del Ministerio de Salud de Israel, en todos los hospitales de Israel. Se investigaron 12 pacientes con injuria hepática aguda idiopática, asociada al consumo de Herbalife. 11 de los pacientes fueron mujeres de 49 años promedio de edad. Una paciente tenía cirrosis biliar primaria y otros antecedentes de hepatitis B. El tiempo de consumo promedio antes de padecer la injuria hepática fue de 12 meses. Las biopsias hepáticas mostraron hepatitis activa, inflamación portal con eosinófilos, reacción ductular e inflamación parenquimatosa con actuación pericentral. Un paciente desarrolló hepatitis subfulminante y dos episodios fulminantes de insuficiencia hepática. La hepatitis se resolvió favorablemente en 11 pacientes, mientras que el restante falleció debido a complicaciones del transplante hepático. Luego de la normalización enzimática, tres pacientes volvieron a consumir los productos presentando un segundo episodio de hepatitis, que en dos casos se resolvió suspendiendo nuevamente el consumo de Herbalife® y el restante estaba aun en tratamiento al momento de la publicación del estudio. Schoepfer AM, Engel A, Fattinger K, Marbet UA, Criblez D, Reichen J, Zimmermann A, Oneta CM.Herbal does not mean innocuous: Ten cases of severe hepatotoxicity associated with dietary supplements from Herbalife((R)) products.J Hepatol. 2007 Oct;47(4):521-6. Epub 2007 Jul 24. En este trabajo realizado en Suiza se encontraron 10 casos de hepatitis tóxica implicados con el consuno de productos Herbalife. Las notificaciones de los hospitales suizos fueron sometidas a evaluación de la causalidad; se encontraron doce casos de hepatitis tóxica en los cuales estaban implicados los preparados Herbalife(1998-2004), 10 suficientemente documentados para permitir el análisis de la causalidad. La mediana de edad de los pacientes fue de 51 años (rango 30-69) y la latencia de inicio fue de 5 meses. La biopsia hepática (7 de los 10 pacientes) mostró necrosis hepática, infiltración linfocítica/eosinofílica marcada y colestasis en cinco pacientes. Un paciente con insuficiencia hepática fulminante fue exitosamente trasplantado; el explante mostró hepatitis con células gigantes. En un caso se observó sindrome de obstrucción sinusoidal. Tres pacientes sin biopsia hepática presentaron lesión hepática hepatocelular o mixta. La evaluación de la causalidad de las reacciones adversas a medicamentos fue clasificada como, de certeza en dos casos, probable en siete y posible en un caso. En consecuencia los autores concluyen que la hepatitis tóxica asociada al consumo de productos Herbalife puede ser grave. El objetivo de la presente información es: 1- Alentar a los profesionales a transmitir a la población general que es importante saber que estos productos no están exentos de riesgos. 2- Alertar a los profesionales para que notifiquen cualquier efecto adverso que crean relacionado con este tipo de producto. 3- Recordar a los profesionales la importancia de recomendar a los pacientes que quieren bajar de peso, que sólo deben hacerlo bajo prescripción y estricto control médico. Fuente: Dr. Martín Cañas. GAPURMED Departamento de Actualización Profesional, Colegio de Farmacéuticos 1º C Santa Fe Otra Fuente: http://www.ncbi.nlm.nih.gov/sites/entrez?cmd=Retrieve&db=PubMed&dopt=AbstractPlus&list_uids=17692424http://www.ncbi.nlm.nih.gov/sites/entrez?cmd=Retrieve&db=PubMed&list_uids=17692989&dopt=AbstractPlus
Bueno, no hay porque tener vergüenza, lo importante es apreder y reconocer que nadie nace sabiendo. En la facu hicimos un laburo hace un tiempo preguntando a los alumnos como usaban los preservativos y encontramos muchas fallas al comprarlo, guardarlo, ponerlo y especialmente al sacarlo. La verdad que por ahí uno aprede a ponerlo "como sea" y eso no quiere decir que esté bien hecho. Dejo ahora un par de tips que son fundamentales para poder usar correctamente un condón, preservativo, latex, forro, o como quieras decirle. Son 10 simples tips! que espero que nunca olvides. 1- Es importante que sea hecho con calidad adecuanda y que no esté vencido. Pregunto, alguién ve regularmetne la fecha de vencimineto de los preservativos? ALguién ve si tiene el sello IRAM o ISO? Aunque parezca una idotez, un forro mal hecho no nos brinda ninguno de los beneficios que otorga el preservativo. 2- El Preservativo debe conservarse en medios adecuados. Que es un medio adecuado? un lugar seco, lejo del sol, poco luminoso y donde no tenga roces. Por eso el mejor lugar para comprarlo es en la farmacia. En una estación de servicio o kiosco siempre están donde menos moleste, por más que esto signifique que lo metan abajo de un reflector. No olvidemos que el latex con el calor se estira, y que al estirarse es posible que se creen hueco (por más que no los veas) lo que hace que el forro se estropee. 3- El Preservativo debe conservarse en medio adecuados II: Un billetera o el bolsillo de atras del jean, son lugares donde los podes llevar, pero solo por unas horas. Te imaginas el rose continuo lo qe puede llegar a hacerle a ese pedacito de plástico? 4- El preservativo debe ponerse antes del primer coito. Si vas a tener sexo oral, primero ponete el forro. Si vas a jugar un rato, primero ponete el forro. Si vas a hacer lo que sea, primero ponete el forro. Los fabricantes siempre recomendian que los preservativos "regulares" son hechos para sexo vaginal, sin embargo también son utiles para el oral o anal (auqnue para estos últimos también exiten forros "especiales"; saborizados para el primero, reforzados para el segundo). La agrupación AMMAR le da a las trabajadoras sexuales concejos sobre como ponerlos con la boca. Tenia entendido que había un video pero no lo puede encontrar, así que les dejo este folleto. Las he visto personalmente y la verdad que es genial lo que hacen! 5- Sacarlo correctamente de su envase. Otra vez hay que recordar que el preservativo es una fina lamina de latex, cualquier contacto con tijeras, dientes, uñas, anillos, cuchillos, etc puede hacer que se estropee perdiendo sus seguridad. La forma ideal para abrirlos es usando la yema de los dedos; todos los preservativos vienen ranurados, así que con solo tirar ya se abren. Salvo estos "nuevos" forros sudafricanos que se ponen solos en 8 seg (una maravilla) 6- Ponerlo adecuadamente: Para que no se rompa, apretá la punta para quitarle el aire. Todavia existen algunos forros que no tienen la "capuchita", en ese caso hay que dejar 1-2 cm de preservativos "libre de pene". El pene debe estar erecto y debés colocarlo al principio de la relación (no vale entrar antes). Sin soltar la punta del preservativo desenvolvelo hasta la base del pene. Fijate que no queden burbujas de aire, y tené cuidado si tenes anillos a la hora de desembolverlo. Si te quedan burbujas, subi hasta que desaparezca el aire y despues segui desenrrollado como antes. 7- Con cuiidado y uno por vuelta: Al tener relaciones tenes que tener precaución de que no ser romparn, nada de andar jugando con cuchillos! Si sentis que se rompió inmediatametne tenes que ponerte uno nuevo. Los preservativos actuales (ya desde hace un tiempo) son descartables; no son muy caros y en muchos lugarles los regalan. No tenes motivos para querer usar 2 veces el mismo forro. 8- Ojo con lo que le ponés: Los preservativos vienen todos lubricados. No es necesario que le pongas nada. Sin embargo, si es necesario lubricar es importante que no uses lubricantes con base oleosa (por ejemplo: aceite de bebé, vaselina, cremas, etc). Lo que son a base de aceite estropean el forro. Existen lubricantes con base de agua (que se consiguen en cualquier farmacia) que son ideales para darle ese toque extra de humedad a la situación. 9- Listo! ahora a sacarlo!: Para sacarlo tenes que agarrarlo desde la base. Tenés que hacerlo atnes que el "pajaro se duerma". Es importante que no dejes que el semen se derrame. No lo vuelvas a enrollar, tenes que sacarlo de "tiron". 10- Y ahora?: Ya está? ya paseste un buen rato? ahora tenes que tirarlo? No lo vas a guardar de recuerdo, no?. Como tirarlo, es fácil, le haces un nuvo para que no se vuelque y lo descartas. Dónde? EN LA BASURA! No vale tirarlo en en baño, dejarlo por los rincones, abajo de la cama, en la via pública (no seas animal), en los parques (más animal todavía), etc. Le haces un nudito, lo envolvés en papel higienico y lo tiras en el tacho de basura, no es mucho laburo,no?. Ahora ya sabés como ponerte un forro y un par de cosas más, hace como hice yo, y pasale el dato a quien no lo sepa Fuente: Muchas, en todos lados podes sacar info como esta. Esto lo escribí yo. La fotos son de http://www.seg-social.es/ism/gsanitaria_es/ilustr_capitulo11/cap11_4_enf_sexual.htm y en http://www.huesped.org.ar/HuespedWeb/sida/usopreservativo.html van a encontrar más info. Este video es genial! link: http://www.videos-star.com/watch.php?video=nV46Lg49tpg

"HOLA PRINCESITAS: Si estais en este blog es para hablar sobre ana y sobre mia.pasarnos tips,trucos,hacer carreras y ayudarnos para llegar a la perfeccion.ya vereis k lo knseguiremos dentro de pokito.aki tengo tips,imagenes,trucos y lo ire modificando poko a poko.un besote para todas las anas y mias,y si hay algun chico pos igual.k pronto estamos en nuetsra mete.la karrera ya comenzara y llegaremos a ssr las mas bellas del mundo.poned vuestros komentarios.os kiero un mogollon,yo os apoyo en todo!!!!!!!un besote" Así es como Ana Belen, una joven española de 14 años saluda a sus companeras ana´s y mia´s (nombres que se les da a la ANorexiA y a la buliMIA). Y a continuación nos deja un par de consejos: "TRUCOS TRUCOS X SI TIENES HAMBRE 1.- Si tienes hambre cuenta hasta 1000 antes de terminar te darás cuenta que no vale la pena seguir metiendo grasa en el cuerpo. 2.- Toma un sorbo de agua por cada mordisco de comida así te llenarás antes. 3.- Prueba la comida y escúpela. Repítelo cuantas veces necesites para calmar la ansiedad. 4.- Cuando quieras comer algo, lávate los dientes o báñate, después no querrás ensuciarte los dientes con comida. 5.- Si hay comida familiar, no comas el día anterior. 6.- Pica la comida en trozos pequeños y tarda más 20 minutos en comer, pasado el tiempo ya estarás aburrida y no querrás comer. 7.- No salgas a la calle con dinero, es una tentación para comprar comida. 8.- Mantente ocupada, busca un pasatiempo y mastica chicles sin azúcar. 9.- Toma agua fría, mucha agua, hasta que sientas que no te cabe nada de comida en el estómago. 10.- Toma cosas calientes, tienen pocas calorías y te hacen sentir llena. 11.- Cuando comas, come lento, tendrás mejor digestión. 12.- Si quieres comer, coge fotos de gente que admiras por estar delgada y mírate en el espejo, compárate, busca siete errores en tu cuerpo. 13.- Ponte un tope de calorías por día. 14.- Habla con Anas, metete en foros. 15.- Duerme al menos 6 horas,dormir menos incrementa el hambre un 15 %" Incluso tienen un Padrenuestro "Ana , mi hermana Mia , mi amiga kiero ser wapa y mas regias q mis amigas A ana M mia E entre N nosotras En el nombre de ana de mia, y del self injuri. Amen" Un grupo de compañeros de la facu tuvo que hacer un laburo sobre estos temas y la verdad que quedé sorprendidísimo de la cantidad de páginas pro-anorexia y pro-bulimia que andan dando vueltas por la red. Gente, estos son trastornos muy serios. Exite un taringuero que está en una cruzada contra los sitios por-ana y pro-mia. MrRose no está solo!!! Aca su post http://www.taringa.net/posts/noticias/897129/denunciar-sitios-pro-ana-y-pro-mia.html Qué son los Desordenes Alimentarios? Son pautas anormales de conducta alimentaria que reflejan un disrupción en los procesos evolutivos y que se asociasn a factores biológicos, psicosiales y emocionales desadaptativos" (?) Se define como Anorexia Nerviosa a un sindrome caracterizado por pérdida de peso autoinducida por medio de restricción en la ingesta o per el uso de laxantes y diuréticos, provocación del vómito o la ejercitación excesiva. La Bulimia se caracteriza por episodios repertitivos de ingestas de grandes cantidades de comida en un lapso corto de tiempo luego de los cuales aparecen conductas compensatorias tendientes a controlar el peso, acompañado de autodesprecio y ánimo depresivo Como reconocer la Anorexia y la Bulimia? Sorprendentemente los últimos que se entaran te la enfermedad, son los padres. Entonces, si tenes un/a amig@ que tengan algunas de estas características, hacele saber tu precupación, habla con sus padres! Miedo intenso a convertirse en obe@. Trastornos de la imagen corporal. Desaparición de la menstruación (durante 3 ciclos consecutivos) Rechazo intenso a mantener el peso corporal por encima de un 85 % del teórico. Vellosidad suave en el cuerpo, empezando por la espalda (lanugo). Ingesta de laxantes que provocan crisis de dolores abdominales, o bien, provocación del vómito. Hiperactividad física y mental debida a la disminución de peso. Rechazo a admitir la gravedad. Interés exagerado por los temas de nutrición. Comen picando pequeñas cantidades Potomanía: beben mucho agua. Malaliento y pérdida del esmalte dental (el vómito es ácido) Presencia súbita de caries. Atracones seguidos de "depresión". No come en público. Espero que haya sido útil Si joden las fotos, las saco y listo! (son una manga de viejas histéricas)
No es tan bueno como mi anterior post de hoy, pero es la mejor manera de rendir homenaje a todos aquellos amigos que denunciaron mi post de insultos(soy un incomprendido) Un amigo es como un trébol, es difícil de encontrar y da buena suerte. Un amigo es aquel que conoce todos tus defectos y a pesar de ello te quiere. Ofrecer amistad a quien pide amor es como dar pan a quien muere de sed. Si realmente sabes lo que es la amistad, habrás perdido el corazón... por qué se lo habrás entregado a los demás. La única manera de poseer un amigo es serlo. El verdadero amigo es como la sangre, que acude a la herida sin ser llamado. Un amigo es aquel que te tiende su mano aunque no la merezcas. El verdadero amigo es el que sabe todo sobre ti, y sigue siendo tu amigo. El amigo leal se ríe de tus chistes, aunque no sean tan buenos; y se conduela de tus problemas, aunque no sean tan graves. La amistad supera a las circunstancias. Un amigo es el que a pesar de las distancia se acuerda de los momentos importantes que vivierón. El amigo seguro se conoce en la accion insegura. Fuente:http://www.frasescelebres.net/frases-de-amistad.html Ya sé, es una porquería, pero este es mi modo de protesta x el cierre de puteadas
Cuando el miércoles a la noche Mario Cuenca pateó el último penal de la serie venciendo al arquero de River Plate Juan Pablo Carrizo, Arsenal de Sarandí dio el paso más grande de su historia futbolística. Y cuando la televisión mostró el festejo sobrio del técnico Gustavo Alfaro, seguramente que por Paraná algunas personas habrán sentido un leve cosquilleo. Es que detrás de ese pase a la final de la Copa Sudamericana de fútbol por parte del equipo del Viaducto se esconde una historia que tuvo un punto de referencia en Patronato. A fines de 1997 el rojinegro estaba en los últimos puestos de la tabla de posiciones del Argentino A y se decidió un cambio de técnico. Entonces llegó la hora de Gustavo Alfaro, quien llevaba seis meses sin dirigir. Todo un hallazgo porque el DT que hizo del plantel un culto del sacrificio y la buena voluntad táctica comenzó a desparramar virtudes que lo llevaron a pelear el ascenso al Nacional B hasta la última fecha. Entonces, desde Patronato pasaron de la virtud de saber elegir un entrenador apegado al trabajo y correcto dentro de la cancha, al hecho de no hacer un esfuerzo y retenerlo por unos pocos meses hasta el inicio de la siguiente temporada. Se imaginan cuál hubiese sido la historieta si el presidente(lease Osvaldo "algun dia voy a ser intendente" Tarzia) de turno no se hubiese querido ahora dos meses de sueldo? Te imaginas a Patronato ocupando el lugar que hoy tiene Arsenal o, en el peor de los casos el que hoy tiene Quilmes? Dios mio... Nota: Tarzia no sólo fue el encargado de impedir que Patronato ascienda al Nacional B en más de una oportunidad, y el encargado de que lleguemos a donde tristemente estamos ahora, también es el banana de que está de camisa amarrilla con la mirada gacha.
La tira Patito Feo entró a las aulas Docentes admiten que los niños se identifican con los personajes, lo que genera segregación en grupos y la copia de estereotipos. "¿Qué es eso de Patito Feo?", preguntó la maestra a sus alumnos de 3er. grado de la escuela Beleno y recibió, como nunca, un aluvión de respuestas y manos levantadas. "¿A quién le gusta más las divinas?", indagó El Litoral. "íA mí, a mí!", respondió casi la totalidad del curso, incluidos los varones. Los contados que quedaron en silencio, dijeron estar a favor de las populares, porque "son buenas y saben compartir" mientras que las divinas "se creen las mejores". Todo dicho. La serie televisiva más vista por los chicos y preadolescentes cala hondo, genera mecanismos de identificación y controversias que se evidencian en las aulas. A la hora de la merienda, el legendario Capitán Piluso o el Chavo del 8 cedieron protagonismo televisivo a Patito Feo, una jovencita sencilla, de trenzas, ortodoncia y anteojos, que se guía por valores como la amistad y el cariño, y lidera el grupo de "las populares". Su contraparte en la tira es Antonella, una chica de alta sociedad, que comanda a "las divinas", lindas, adineradas, arrogantes y enemigas de "las populares". En las escuelas santafesinas, las nenas parecen replicar las conductas de la serie. Marta Alassia, maestra del colegio Nuestra Señora del Calvario, se mostró preocupada por lo que sucede en uno de los terceros. "En un primer momento no nos dábamos cuenta de lo que pasaba: veíamos que cantaban la canción, bailaban la coreografía, se pasaban cartitas, pero nada más. Los problemas empezaron a surgir cuando las chicas decían `yo estoy con ella y, por tanto, no puedo estar con la otra'; cuando dejaban de lado a algunas compañeras", explicó. Al investigar junto a otras maestras de dónde provenían esos comportamientos entre las niñas de 8 años, salieron a la luz situaciones sacadas de la ficción. "Pudimos saber que hay grupos, que cada uno tiene una jefa, y que para poder ingresar a los mismos las chicas tienen que cumplir una serie de pruebas que pueden ir desde insultar a alguien hasta realizar una destreza física. Superado el desafío reciben una contraseña que les da la pertenencia al grupo", contó la maestra. Las nenas que no son seleccionadas expresan malestar. Una mamá comentó que su hija estaba "angustiada" porque no había logrado correr lo suficientemente rápido y había quedado afuera del grupito. De un lado o del otro Los casos se repiten tanto en colegios privados como estatales. En la escuela pública Presidente Beleno, la maestra de un 4to. grado, notó una división patente del curso en dos bandos: "las que se decían lindas por un lado y las demás por otro, directamente", dijo Georgina Maggi que empezó a mirar la tira televisiva para entender un poco más de qué se trataba. Comentó el caso de una nena que era amiga de los dos grupos hasta que fue conminada a decidirse por alguno de ellos porque no podía estar en ambos lados. Maggi dijo que el conflicto salta en el aula a la hora del trabajo en equipos dado que ahí "empiezan a separarse según el grupo de pertenencia". Señaló que la disputa se da mayormente entre las nenas, mientras los varones se mantienen al margen, aunque también miran la serie. "Para los chicos, la TV es un modelo; todo lo que ven, lo consumen, lo copian", dijo la maestra, quien notó una "competencia considerable en la forma de vestir, en lo que tienen, en lo que traen, en lo que hacen". El hipnotismo de la TV "No es que el tema de la discriminación sea algo nuevo, al contrario, existió siempre. Lo que sucede es que esta serie de pronto les dio un argumento y una forma nueva de exteriorizarla", opinó Alassia, del Calvario. Si bien la tira intenta mostrar el modelo de las divinas como negativo, las educadoras se cuestionan si las chicas alcanzan a entender el mensaje, puesto que la mayoría se identifica con ese estereotipo y no con el de las feas. "A los 8 años, las nenas están en pleno desarrollo de la moral y mostrar este tipo de modelos a esa altura psicoevolutiva, es lo que me parece cuestionable", indicó la docente. Siempre surgen en las escuelas los debates sobre los productos televisivos y la formación de estereotipos. Para las docentes, no es una solución prohibir ver tal o cual programa pero consideran indispensable el acompañamiento del adulto. En el mismo sentido se pronunció la psicóloga Norah Pérez. "La TV es uno de los panópticos de la época, y es responsabilidad del adulto dejar al hijo expuesto a ella sin límite, sin que intermedie la palabra que le dé una significación crítica". Para la especialista, "la TV ocupa el lugar del símbolo, de la imagen, que produce un fenómeno de fascinación e hipnotismo, como un espejo. Si nos quedamos todo el tiempo tomados por esa imagen hipnótica, si no hay una palabra del adulto que acompañe, el chico queda atrapado en esa situación alienante". Desde las escuelas, las docentes trabajan para resolver los conflictos en clase, procuran conversar sobre valores, generar en las chicas la reflexión. "Ahora, decir que todo esto puede contra el modelo que se nos muestra, no estoy segura", cerró la maestra Alassia. "Fuera feas" Las letras de algunas canciones que acompañan la serie Patito Feo, que produce Ideas del Sur, de Marcelo Tinelli, son abiertamente discriminatorias. "Todos saben quién manda en este school, porque nosotras somos gente cool, gente que siente, con sangre caliente, que quiere hacerse oír, sea como sea, aquí no entran feas", dice uno de los temas del momento. "Las divinas, las divinas, brillan, brillan, como stars. Fuera feas, fuera feas, para ustedes no hay lugar", continúa. La música pegadiza y las coreografías atraen a los chicos, los divierten. Pero "el mensaje de las letras es terrible, es una ofensa a los valores, es un antivalor, discriminación pura", señalaron Fernanda y Silvina, docentes de El Portal. La psicopedagoga del mismo colegio, María Cristina Vallorzi, acuerda: "No es un mensaje bueno. La líder de las populares tiene ortodoncia, usa lentes. ¿Quién dijo que ése es el estereotipo de las feas? Encima los impacta que todo suceda en un ámbito como el suyo, un colegio", que no es una escuelita de barrio común, sino una institución exclusiva. Las maestras de El Portal detectaron incluso una reproducción del vocabulario de la tele. Las nenas ya no dicen "estás vestida ridiculamente", sino "parecés una popular", en referencia al grupo de Patito Feo. Dijeron observar más actitudes de discriminación entre las adolescentes de 13 y 14 años, que entre las nenas de menos edad. Estas últimas, "se entusiasman más bien con los pasos de baile y el merchandising", aseguraron. Discurso de época La psicóloga y psicoanalista Norah Pérez analiza el contexto amplio donde la serie televisiva está inserta. "Tiene que ver con el empuje de los discursos de época, con una consecuencia del mundo globalizado, en la apariencia del todo generalizado, que borra las fronteras y hace que emerjan las segregaciones", dice. "Cuando no se pueden simbolizar las diferencias, éstas aparecen en el imaginario, desde los fundamentalismos hasta maneras en que los niños van reproduciendo un modo de funcionamiento que reciben del modelo hegemónico", añade. "Si no hay en la casa y en la escuela un discurso que se sustraiga de este modelo, que les haga ver a los niños y adolescentes el valor del otro, tendremos estas salidas a la agresividad, que es uno de los goces de la época: destruir, desvalorizar, segregar", indica Pérez. Según señala la profesional, son modos sintomáticos de excluir al otro, de forma primaria, con crueldad, odio, atacando el vínculo con el otro. La psicoanalista señaló que la salida viene por el lado del sujeto. "Hoy los ideales han sido borrados por el mercado, que cosifica todo, y ya no sostienen las representaciones. En cambio, hay que hacer hincapié en el sujeto, ir instrumentando recursos con el otro, identificaciones para preservar al otro, y ésa es una construcción que debe hacer la familia y la escuela", cerró. Mariela Goy Link:http://www.ellitoral.com/index.php/id_um/26316
Hola Gente Taringuera y afines, este post informativo es para acercarle la noticia del “otro” Gran Evento que se realizará el 30 y el 1º en el Litoral argento, más precisamente, en mi ciudad: PARANÁ. El gran evento principal ya fue noticia por todos gracias a los magníficos comentarios de Yuyos http://taringa.net/posts/info/961697/¡¡-Gran-Despedida-de-Año-T!-______-En-Parana-Santa-Fe-!!.html, pero este otro evento pasa un poco desapercibido hasta el día D. Por eso, para que no los agarre de sorpresa y, por qué no, para que sumen a una muy buena causa, les dejo el comunicado que me llegó desde el Equipo de Prevención de las ITS/Sida, de la Universidad Nacional de Entre Ríos. Día Mundial de Lucha contra el Sida El Programa de Prevención de las ITS, el Sida y la Salud Sexual, dependiente de la Secretaría de Extensión Universitaria y Cultura de la UNER, invita a las actividades de conmemoración del “1 de Diciembre, Día Mundial de Lucha contra el SIDA”. Las mismas tendrán lugar el día Viernes 30 de Noviembre en el horario de 17 a 21 hs y el Sábado 1 de Diciembre de 10 a 13 hs, en la peatonal San Martín (frente al Club Social). Habrá distribución de materiales informativos y preventivos, muestra de afiches y la presentación de artistas locales, que colaboran en forma totalmente desinteresada, a través de sus distintas manifestaciones. Hasta el momento, han confirmado su participación: “Grupo Coral Ecos del Alma”, Proyecto Tango club, Escuela de Salsa “La Azúcar”, Acólitos Anónimos, las gimnastas Jazmín Vieytes y Erika Epinger, Sandra, Juan Carlos y el Taller de Tango del Centro Cultural Juan L. Ortiz, entre otros. Programa Tentativo: VIERNES Muestra de Afiches 17,30: Senderos con mensajes (alumnos del Instituto Comercial de Crespo) Distribución de Folletería 19- Grupo Coral: “Ecos del Alma” 19,30- Proyecto Tango club 20- Salsa “La Azúcar” 20, 30 hs. NURALAIN SABADO Muestra de Afiches Distribución de Folletería 11- Acólitos Anónimos. 11,30- Gimnasia Deportiva: Jazmín Vieytes y Erika Epinger Tango: Sandra, Juan Carlos y Taller del Juan L. Ortiz Danzas Folklóricas Auspician e Invitan: Secretaría de Asuntos Estudiantiles y de los Graduados de la UNER, Programa Municipal de la Mujer. A.M.M.A.R. Entre Ríos: Asociación Civil Intercambios, Programa Provincial de Sida de Entre Ríos, Programa Provincial de Salud Sexual y Reproductiva, Asociación Civil Inter-pares, I.NA.DI.(Entre Ríos), Programa CONVIVIR, Instituto Comercial de Crespo, Asociación Mujeres Tramando, AMMAR Entre Ríos, Programas de TV: “Música y propuestas”; “Salud en Familia”. Programas radiales: “La voz del profesional”(La Radio); “La mañana de la Plaza” El Equipo de Prevención de las ITS y el Sida viene desarrollando su accionar, desde el año 1993, en el marco de la política de Extensión de la Universidad. Lleva adelante su tarea dentro del área de la Salud, pero se especializa en la problemática que le da su denominación. Su objetivo central es la Prevención de las Infecciones de Transmisión Sexual y el Virus de Inmunodeficiencia Humana (VIH), fundamentalmente, en el grupo de la población joven, el más expuesto a los riesgos de infección, sin dejar, por esto de abarcar el resto de la población. A partir de 1999, ha incorporado contenidos curriculares relacionados a la perspectiva de género, tales como: condiciones de vulnerabilidad sexual, biológica, social y cultural, el uso no sexista del lenguaje, las proclamaciones vinculadas a los Derechos Humanos, los Derechos Sexuales y Reproductivos, convenciones, declaraciones y acuerdos nacionales e internacionales. El equipo de trabajo, está integrado por su director, el Psicólogo Francisco Rodríguez, la Multiplicadora en Prevención Silvia Esperanza Primo y la Técnica en Comunicación Social, Evangelina Martínez Calvo Evange, Silvia y Pancho: HAY EQUIPO! El reconocimiento a la formación y la trayectoria en todos estos años, ha sido consideradopor el Ministerio de Educación Ciencia y Tecnología de la Nación, a través de la Secretaría de Políticas Universitarias, como Programa de referencia para la capacitación en la temática del VIH/Sida de recursos humanos genuinos en otras Universidades Nacionales (DNCIEyPP nota Nº001644/05) A toda institución que desee sumarse a la movida (atentis administtradores de T!), este es el mail de equipo: programasida@cu.uner.edu.ar. La colaboración no es con , sino que es prestar el nombre de la institución y sumarse a la movida A toda la gente común que desee sumarse, los vamos a estar esperando...!!! Y si no podés ir, por lo menos dale difusión la evento. Salutes