gaara323
Usuario (Venezuela)

buenas amigos este tal vez no sea el post mas útil del mundo pero se los dejo "fue una tarea que me mandaron " Línea de tiempo de Venezuela 1830 - 1870 1830 - Representa el momento de mayor significación en nuestra evolución electoral presidencial, ya que durante el mismo se eligieron los primeros sietes presidentes de la República. 1830 - Venezuela experimentó momentos de progresos y estabilidad jurídico - institucional, así como también de regresiones y estancamientos. 1830 - El proceso económico avanzó con lentitud en los diferentes sectores de la economía nacional. 1838 - Nace Nicanor Bolet Peraza en Caracas 1841 - Fallece Juan Lovera 1843 - Venezuela presentó su propia moneda: el peso, igual a la moneda colombiana 1844 - Las primeras monedas con el nombre de REPÚBLICA DE VENEZUELA llegaron al país 1845 - Se firma el tratado de paz entre Venezuela y España 1847 - Los hermanos José Tadeo y José Gregorio Monagas se alejaron de estos partidos y gobernaron apoyados por sus propios partidarios. 1852 - Sepulcro de Simón Bolívar en la catedral de Caracas 1857 - Venezuela se encontraba en medio de una gran crisis económica, política y social. 1857 y 1858 - Se validó el "Decreto de Garantías “de Juan Crisóstomo Falcón, del 10 de agosto de 1863 1857 y 1895 - La dinámica electoral fue más contradictoria e inestable. 1863 - la caída de la oligarquía. 1867 - La guerra civil era una realidad en Venezuela. 1870 - Venezuela fue desgarrada por una guerra civil. 1870 a 1888 - Antonio Guzmán Blanco dirigió el país de manera autoritaria. Su política se orientó hacia una laicización del estado y una modernización de la economía. Espero que les sirva de algo contal no se me quita nada por publicar mi tarea en T!
En esta ocasión le traigo algo que seguramente a les va a interesar a algunos, hoy les enseñare a poner un vídeo como fondo de escritorio en windows xp, vista y 7, yo solo lo he probado en windows xp, no se funciona en las demás versiones de windows Lo único que tienen que hacer es pegar el siguiente codigo en un bloc de notas <html> <head> <title>Taringa</title> <style type="text/css">html,body{overflow:hidden;margin:0}</style> </head> <body bgcolor="#000000"> <!-- saved from url=(0014)about:internet --> <OBJECT id="VIDEO" width="100%" height="100%" border="0" CLASSID="CLSID:6BF52A52-394A-11d3-B153-00C04F79FAA6" type="application/x-oleobject"> <PARAM NAME="URL" VALUE="C: ubicación del vídeo.mpg"> <PARAM NAME="stretchToFit" VALUE="True"><PARAM NAME="AutoStart" VALUE="True"><PARAM NAME="enabled" VALUE="True"><PARAM NAME="uiMode" VALUE="none"><PARAM NAME="PlayCount" VALUE="999999"></OBJECT> </body> </html> Guardan el documento con el nombre que quieren pero con la extensión .html por ejemplo fondo.html ahora se van a escritorio, dan clic derecho y seleccionan propiedades, ahora en la pestaña escritorio dan clic en examinar, buscan el documento html que hicimos le dan aplicar luego aceptar y listo, ya tenemos un video como fondo de escritorio yo recomiendo que el video sea de formato MPEG y que la resolucion del mismo sea de 1024x768 para que no se vea tan mal luego pongo un video :-)

Como Evitar el Limite de Megavideo Primer Metodo (el mas efectivo XD) Como saben desde hace un mes masomenos megavideo comenzó a bloquear los videos, de tal manera que todo video tiene un limite de 75 minutos para ser visto online en forma gratuita, para verlo ininterrumpidamente habia que hacerse premium, pero como predije... encontrariamos nuevas formas de burlar esta imposición. Hasta ahora vi algunos metodos muy interesantes, como insertar parte del nuevo codigo en el codigo del viejo reproductor, si bien burlaba el limite, impedia ver a pantalla completa . Ejemplo: Aqui tenemos el codigo actual de un video alojado en megavideo http://www.megavideo.com/?v=IR7TDG4A tomamos la parte final del codigo resaltada en rojo y la pegamos al final del siguiente codigo: http://wwwstatic.megavideo.com/ep_gr.swf?image=http://www.animexmanga.net/foro/Themes/AXManuX_v2/images/logo.png&v=IR7TDG4A Segundo Metodo Pues es muy Facil (Comparando con pagar por una cuenta premium) En lo personal lo que yo ago cuando me sale ese molesto mensajes es apagar mi modem, si apagarlo, ( ¿o no mi modem no tiene interruptor de encendido/apagado?) Pues solo solo Desconectando el cable de energia del modem y cuando este se encuentre Apagado esperas por 20 segundos y lo vuelves a prender (a conectar) esperas un rato hasta que vuelva hayar la conexion de internet y listo tu ip (la direccion con la que megavideo ya vio que tienes 72 min viendolos de agrapas (gratis)) se a cambiado y puedes seguir viendolo por otros 72 min (esto no te llevara ni 3 minutos, asi que hay ustedes deciden esperar los 72 min ó aplicar este sencillo metodo). Nota : Denle Actualizar a la Pagina (Recargar Pagina) y le dan en la Barra que marca el tiempo e el min en que se quedaron y listo. Tercer Metodo (Aportado x un amigo de la pagina) PARA QUIENES NO TIENEN MODEM A todos los seguidores de esta pagina, y por supuesto a los administradores, las personas como yo, yo se que hay muchas personas que no tienen un modem que apagar cuando sale la restriccion de megavideo, yo solo tengo el cable que va conectado ala computadora y de nada sirve quitarlo y esperar porque es lo mismo, encontre un programa: http://lix.in/8d7369 se llama Mac addres changer, lo unico que hay que hacer es instalarlo, abrirlo y aparecera un cuadro con el nombre de nuestra tarjeta de red, y abajo la IP, lo unico que hay que hacer es cambiar el ultimo digito de la ip, por ejemplo mi ip es asi: 00 16 EC 5F 6E 79 y cuando me sale la restriccion de megavideo lo unico que hago es abrir el programa y cambio la Ip por esta: 00 16 EC 5F 6E 75 y listo! a seguir disfrutando de one piece jaja, solo puedes cambiar el ultimo digito del 1 al 9, y hay ocaciones en que viene con letra que solo pueden ser de la A ala F es rapido y sencillo, usenlo... Cuarto Metodo 1. Al link http://www.megavideo.com/?v=0EA5PPFZ vamos a agregarle despues del megavideo esto: .0adz y despues el link completo entonces quedaria: http://www.megavideo.0adz.com/?v=0EA5PPFZ Link completo : http://www.megavideo.0adz.com/?v=0EA5PPFZ Ahora el video se va a ver de esta manera y no vamos a tener que esperar por los 72 minutos y el modo de carga sera igual al de una cuenta premium: y de regalo por entrar a mi pots les doy una pelicula para que la vean y prueven los metodos que les di: http://www.megavideo.com/?d=36YFXPNT Gracias gaara323
Bueno aquí les dejo este "Mapita" para hacer los siguientes signos con el teclado, lo que tienen que hacer es apretar ALT mientras que apretan el nº correspondiente al signo quieran utilizar.. Por ejemplo si quieren hacer el corazon tienen q apretar Alt + 3 = ♥ 1. ☺ 2. ☻ 3. ♥ 4. ♦ 5. ♣ 6. ♠ 7. • 8. ◘ 9. ○ 10. ◙ 11. ♂ 12. ♀ 13. ♪ 14. ♫ 15. ☼ 16. ► 17. ◄ 18. ↕ 19. ‼ 20. ¶ 21. § 22. ▬ 23. ↨ 24. ↑ 25. ↓ 26. → 27. ← 28. ∟ 29. ↔ 30. ▲ 31. ▼ 32. 33. ¡ 34. “ 35. # 36. $ 37. % 38. & 39. ‘ 40. ( 41. ) 42. * 43. + 44. , 45. – 46. . 47. / 48. 0 49. 1 50. 2 51. 3 52. 4 53. 5 54. 6 55. 7 56. 8 57. 9 58. : 59. ; 60. < 61. = 62. > 63. ¿ 64. @ 65. A 66. B 67. C 68. D 69. E 70. F 71. G 72. H. 73. H. 74. J 75. K 76. L 77. M 78. N 79. O 80. P 81. Q 82. R 83. S 84. T 85. U 86. V 87. W 88. X 89. Y 90. Z 91. [ 92. 93. ] 94. ^ 95. _ 96. ` 97. a 98. b 99. c 100. d 101. e 102. f 103. g 104. h 105. i 106. j 107. k 108. l 109. l 110. n 111. o 112. p 113. q 114. r 115. s 116. t 117. u 118. v 119. w 120. x 121. y 122. z 123. { 124. | 125. } 126. ~ 127. ⌂ 128. Ç 129. ü 130. é 131. " 132. ä 133. à 134. å 135. ç 136. ê 137. ë 138. è 139. ï 140. î 141. ì 142. Ä 143. Å 144. É 145. æ 146. Æ 147. ô 148. ö 149. ò 150. û 151. ù 152. ÿ 153. Ö 154. Ü 155. ø 156. £ 157. Ø 158. × 159. ƒ 160. á 161. í 162. ó 163. ú 164. ñ 165. Ñ 166. ª 167. º 168. ¿ 169. ® 170. ¬ 171. ½ 172. ¼ 173. ¡ 174. « 175. » 176. ░ 177. ▒ 178. ▓ 179. │ 180. ┤ 181. Á 182. 183. À 184. © 185. ╣ 186. ║ 187. ╗ 188. ╝ 189. ¢ 190. ¥ 191. ┐ 192. └ 193. ┴ 194. ┬ 195. ├ 196. ─ 197. ┼ 198. ã 199. 200. ╚ 201. ╔ 202. ╩ 203. ╦ 204. ╠ 205. ═ 206. ╬ 207. ¤ 208. ð 209. Ð 210. Ê 211. Ë 212. È 213. ı 214. Í 215. Î 216. Ï 217. ┘ 218. ┌ 219. █ 220. ▄ 221. ¦ 222. Ì 223. ▀ 224. Ó 225. ß 226. Ô 227. Ò 228. õ 229. Õ 230. µ 231. þ 232. Þ 233. Ú 234. Û 235. Û 236. ý 237. Ý 238. ¯ 239. ´ 240. 241. ± 242. ‗ 243. ¾ 244. ¶ 245. § 246. ÷ 247. ¸ 248. ° 249. ¨ 250. • 251. ¹ 252. ³ 253. ² 254. ■ 255. 256. Ā 257. ā 258. Ă 259. ă 260. Ą 261. ą 262. Ć 263. ć 264. Ĉ 265. ĉ 266. Ċ 267. ċ 268. Č 269. č 270. Ď 271. ď 272. Đ 273. đ 274. Ē 275. ē 276. Ĕ 277. ĕ 278. Ė 279. ė 280. Ę 281. ę 282. Ě 283. ě 284. Ĝ 285. ĝ 286. Ğ 287. ğ 288. Ġ 289. ġ 290. Ģ 291. ģ 292. Ĥ 293. ĥ 294. Ħ 295. ħ 296. Ĩ 297. ĩ 298. Ī 299. ī 300. Ĭ 301. ĭ 302. Į 303. į 304. İ 305. ı 306. IJ 307. ij 308. Ĵ 309. ĵ 310. Ķ 311. ķ 312. ĸ 313. Ĺ 314. ĺ 315. Ļ 316. ļ 317. Ľ 318. ľ 319. Ŀ 320. ŀ 321. Ł 322. ł 323. Ń 324. ń 325. Ņ 326. ņ 327. Ň 328. ň 329. ʼn 330. Ŋ 331. ŋ 332. Ō 333. ō 334. Ŏ 335. ŏ 336. Ő 337. ő 338. Œ 339. œ 340. Ŕ 341. ŕ 342. Ŗ 343. ŗ 344. Ř 345. ř 346. Ś 347. ś 348. Ŝ 349. ŝ 350. Ş 351. ş 352. Š 353. š 354. Ţ 355. ţ 356. Ť 357. ť 358. Ŧ 359. ŧ 360. Ũ 361. ũ 362. Ū 363. ū 364. Ŭ 365. ŭ 366. Ů 367. ů 368. Ű 369. ű 370. Ų 371. ų 372. Ŵ 373. ŵ 374. Ŷ 375. ŷ 376. Ÿ 377. Ź 378. ź 379. Ż 380. ż 381. Ž 382. ž 383. ſ 384. ƀ 385. Ɓ 386. Ƃ 387. ƃ 388. Ƅ 389. ƅ 390. Ɔ 391. Ƈ 392. ƈ 393. Ɖ 394. Ɗ 395. Ƌ 396. ƌ 397. ƍ 398. Ǝ 399. Ə 400. Ɛ 401. Ƒ 402. ƒ 403. Ɠ 404. Ɣ 405. ƕ 406. Ɩ 407. Ɨ 408. Ƙ 409. ƙ 410. ƚ 411. ƛ 412. Ɯ 413. Ɲ 414. ƞ 415. Ɵ 416. Ơ 417. ơ 418. Ƣ 419. ƣ 420. Ƥ 421. ƥ 422. Ʀ 423. Ƨ 424. ƨ 425. Ʃ 426. ƪ 427. ƫ 428. Ƭ 429. ƭ 430. Ʈ 431. Ư 432. ư 433. Ʊ 434. Ʋ 435. Ƴ 436. ƴ 437. Ƶ 438. ƶ 439. Ʒ 440. Ƹ 441. ƹ 442. ƺ 443. ƻ 444. Ƽ 445. ƽ 446. ƾ 447. ƿ 448. ǀ 449. ǁ 450. ǂ 451. ǃ 452. DŽ 453. Dž 454. dž 455. LJ 456. Lj 457. lj 458. NJ 459. Nj 460. nj 461. Ǎ 462. ǎ 463. Ǐ 464. ǐ 465. Ǒ 466. ǒ 467. Ǔ 468. ǔ 469. Ǖ 470. ǖ 471. Ǘ 472. ǘ 473. Ǚ 474. ǚ 475. Ǜ 476. ǜ 477. ǝ 478. Ǟ 479. ǟ 480. Ǡ 481. ǡ 482. Ǣ 483. ǣ 484. Ǥ 485. ǥ 486. Ǧ 487. ǧ 488. Ǩ 489. ǩ 490. Ǫ 491. ǫ 492. Ǭ 493. ǭ 494. Ǯ 495. ǯ 496. ǰ 497. DZ 498. Dz 499. dz 500. Ǵ 501. ǵ 502. Ƕ 503. Ƿ 504. Ǹ 505. ǹ 506. Ǻ 507. ǻ 508. Ǽ 509. ǽ 510. Ǿ 511. ǿ 512. Ȁ 513. ȁ 514. Ȃ 515. ȃ 516. Ȅ 517. ȅ 518. Ȇ 519. ȇ 520. Ȉ 521. ȉ 522. Ȋ 523. ȋ 524. Ȍ 525. ȍ 526. Ȏ 527. ȏ 528. Ȑ 529. ȑ 530. Ȓ 531. ȓ 532. Ȕ 533. ȕ 534. Ȗ 535. ȗ 536. Ș 537. ș 538. Ț 539. ț 540. Ȝ 541. ȝ 542. Ȟ 543. ȟ 544. Ƞ 545. ȡ 546. Ȣ 547. ȣ 548. Ȥ 549. ȥ 550. Ȧ 551. ȧ 552. Ȩ 553. ȩ 554. Ȫ 555. ȫ 556. Ȭ 557. ȭ 558. Ȯ 559. ȯ 560. Ȱ 561. ȱ 562. Ȳ 563. ȳ 564. ȴ 565. ȵ 566. ȶ 567. ȷ 568. ȸ 569. ȹ 570. Ⱥ 571. Ȼ 572. ȼ 573. Ƚ 574. Ⱦ 575. ȿ 576. ɀ 577. Ɂ 578. ɂ 579. Ƀ 580. Ʉ 581. Ʌ 582. Ɇ 583. ɇ 584. Ɉ 585. ɉ 586. Ɋ 587. ɋ 588. Ɍ 589. ɍ 590. Ɏ 591. ɏ 592. ɐ 593. ɑ 594. ɒ 595. ɓ 596. ɔ 597. ɕ 598. ɖ 599. ɗ 600. ɘ 601. ə 602. ɚ 603. ɛ 604. ɜ 605. ɝ 606. ɞ 607. ɟ 608. ɠ 609. ɡ 610. ɢ 611. ɣ 612. ɤ 613. ɥ 614. ɦ 615. ɧ 616. ɨ 617. ɩ 618. ɪ 619. ɫ 620. ɬ 621. ɭ 622. ɮ 623. ɯ 624. ɰ 625. ɱ 626. ɲ 627. ɳ 628. ɴ 629. ɵ 630. ɶ 631. ɷ 632. ɸ 633. ɹ 634. ɺ 635. ɻ 636. ɼ 637. ɽ 638. ɾ 639. ɿ 640. ʀ 641. ʁ 642. ʂ 643. ʃ 644. ʄ 645. ʅ 646. ʆ 647. ʇ 648. ʈ 649. ʉ 650. ʊ 651. ʋ 652. ʌ 653. ʍ 654. ʎ 655. ʏ 656. ʐ 657. ʑ 658. ʒ 659. ʓ 660. ʔ 661. ʕ 662. ʖ 663. ʗ 664. ʘ 665. ʙ 666. ʚ 667. ʛ 668. ʜ 669. ʝ 670. ʞ 671. ʟ 672. ʠ 673. ʡ 674. ʢ 675. ʣ 676. ʤ 677. ʥ 678. ʦ 679. ʧ 680. ʨ 681. ʩ 682. ʪ 683. ʫ 684. ʬ 685. ʭ 686. ʮ 687. ʦ 688. ʰ 689. ʱ 690. ʲ 691. ʳ 692. ʴ 693. ʵ 694. ʶ 695. ʷ 696. ʸ 697. ʹ 698. ʺ 699. ʻ 700. ʼ 701. ʽ 702. ʾ 703. ʿ 704. ˀ 705. ˁ 706. ˂ 707. ˃ 708. ˄ 709. ˅ 710. ˆ 711. ˇ 712. ˈ 713. ˉ 714. ˊ 715. ˋ 716. ˌ 717. ˍ 718. ˎ 719. ˏ 720. ː 721. ˑ 722. ˒ 723. ˓ 724. ˔ 725. ˕ 726. ˖ 727. ˗ 728. Ė 729. ė 730. ˚ 731. ˛ 732. ˜ 733. ˝ 734. ˞ 735. ˟ 736. ˠ 737. ˡ 738. ˢ 739. ˣ 740. ˤ 741. ˥ 742. ˦ 743. ˧ 744. ˨ 745. ˩ 746. ˪ 747. ˫ 748. ˬ 749. ˭ 750. ˮ 751. ˯ 752. ˯ 753. ˱ 754. ˲ 755. ˳ 756. ˴ 757. ˵ 758. ˶ 759. ˷ 760. ˸ 761. ˹ 762. ˺ 763. ˻ 764. ˼ 765. ˽ 766. ˾ 767. ˿ 768. ̀ 769. ́ 770. ̂ 771. ̃ 772. ̄ 773. ̅ 774. ̆ 775. ̇ 776. ̈ 777. ̉ 778. ̊ 779. ̋ 780. ̌ 781. ̍ 782. ̎ 783. ̏ 784. ̐ 785. ̑ 786. ̒ 787. ̓ 788. ̔ 789. ̕ 790. ̖ 791. ̗ 792. ̘ 793. ̙ 794. ̚ 795. ̛ 796. ̜ 797. ̝ 798. ̞ 799. ̟ 800. ̠ 801. ̡ 802. ̢ 803. ̣ 804. ̤ 805. ̥ 806. ̦ 807. ̧ 808. ̨ 809. ̩ 810. ̪ 811. ̫ 812. ̬ 813. ̭ 814. ̮ 815. ̯ 816. ̰ 817. ̱ 818. ̲ 819. ̳ 820. ̴ 821. ̵ 822. ̶ 823. ̷ 824. ̸ 825. ̹ 826. ̺ 827. ̻ 828. ̼ 829. ̽ 830. ̾ 831. ̿ 832. ̀ 833. ́ 834. ͂ 835. ̓ 836. ̈́ 837. ͅ 838. ͆ 839. ͇ 840. ͈ 841. ͉ 842. ͊ 843. ͋ 844. ͌ 845. ͍ 846. ͎ 847. ͏ 848. ͐ 849. ͑ 850. ͒ 851. ͓ 852. ͔ 853. ͕ 854. ͖ 855. ͗ 856. ͘ 857. ͙ 858. ͚ 859. ͛ 860. ͛ 861. ͜ 862. ͞ 863. ͟ 864. ͠ 865. ͡ 866. ͢ 867. ͣ 868. ͤ 869. ͥ 870. ͥ 871. ͧ 872. ͨ 873. ͩ 874. ͪ 875. ͫ 876. ͬ 877. ͭ 878. ͮ 879. ͯ 880. Ͱ 881. ͱ 882. Ͳ 883. ͳ 884. ʹ 885. ͵ 886. Ͷ 887. ͷ 888. 889. 890. ͺ 891. ͻ 892. ͼ 893. ͽ 894. ; 895. Ϳ 896. 897. 898. 899. 900. ΄ 901. ΅ 902. Ά 903. · 904. Έ 905. Ή 906. Ί 907. 908. Ό 909. 910. Ύ 911. Ώ 912. ΐ 913. Α 914. Β 915. Γ 916. Δ 917. Ε 918. Ζ 919. Η 920. Θ 921. Ι 922. Κ 923. Λ 924. Μ 925. Ν 926. Ξ 927. Ο 928. Π 929. Ρ 930. 931. Σ 932. Τ 933. Υ 934. Φ 935. Χ 936. Ψ 937. Ω 938. Ϊ 939. Ϋ 940. ά 941. έ 942. ή 943. ί 944. ΰ 945. α 946. β 947. γ 948. δ 949. ε 950. ζ 951. η 952. θ 953. ι 954. κ 955. _ 956. μ 957. ν 958. ξ 959. ο 960. π gracias este pots me costo hacerlo asi que comenten

10 CONSEJOS PARA LIGAR ANTES DE ABRIR LA BOCA (Y FASTIDIARLO TODO) 1.- Hacer lo posible por caminar erguido. Ya sé que el concepto de erguido y el de erecto son equivalentes pero me refiero "exclusivamente" al primero. Es decir, mirada al frente, hombros rectos, espalda recta. No es necesario que parezca que estás en un desfile por lo que cierto grado de relajación es recomendable. En verano, cuidado con los toldos de los bares y comercios 2.- Si observas que las mujeres dirigen sus miradas hacia la zona de tu miembro viril desengáñate. Probablemente lleves la bragueta bajada o algún círculito húmedo sospechoso. Procura mantener esa zona de alto riesgo en perfecto estado de revista 3.- Mucha gente opina que en el vestir es fundamental ir a la última y perfectamente conjuntado. Yo opino que eso es falso. Creo que obtendrás mejores resultados si vistes con ropa, de categoría por supuesto, pelín hortera y que no conjunte demasiado bien. Así las mujeres pensarán que eres extranjero y tus posibilidades serán mayores. Mi recomendación es el look norteamericano: Chupa de cuero con la letras HARLEY bien visibles detrás, camisa negra o gris, corbata de cuero negra, gafas de sol Ray-Ban, incluso de noche y en un local cerrado, perilla y aire de despistado. 4.- No es de desdeñar el uso de un correspondiente relleno que resalte aquello que interesa a las mujeres. Así como ellas lo usan en el interior del sujetador, nosotros lo utilizaremos en el interior de la cartera. Pueden usarse billetes del Monopoly o periódicos cortados en la forma adecuada. La cartera tiene que estar en continuo movimiento mete y saca para que se pueda comprobar su abultado tamaño. 5.- Si hemos adoptado un estilo como el descrito en el apartado 3, o bien otro similar, puede ser conveniente llevar una insignia o pin de acompañamiento. A descartar el símbolo de tu equipo de fútbol favorito (demasiado vulgar), el de un personaje de Tolkien (demasiado infantil) y menos aún el conejito playboy (un poco de clase, por favor). Recomendables: Marcas de prestigio (Harley o Budweiser) o Clubs Selectos (Diners, Rotario o la NRA (Asociación Nacional del Rifle)) 6.- Siguiendo la tónica del punto anterior, son recomendables otros signos exteriores como pendientes y tatuajes. Para los que, como yo, desechan adoptar medidas irreversibles en su propio cuerpo, existen pendientes sin agujero y tatuajes provisionales. El pendiente, por supuesto debe de ser mínimo, que apenas realce nuestra imagen. Y cuando hablo de tatuajes no me refiero a una calcomanía de Shinchan que podamos obtener en un chicle barato, sino a uno bien visible en nuestro hombro o brazo. 7.- Si dicen que la barriga es la curva de la felicidad, haz todo lo posible por parecer "infeliz". Haz deporte. Mi recomendación es comprar una bicicleta estática y colocarla enfrente del televisor. Así puedes pasar las horas habituales delante de él y de paso bajar algunos kilitos. NOTA El mus no es considerado deporte. 8.- Para tener un buen aspecto es recomendable estar algo bronceado. Pero de sol natural, no de cabina. Así parecerá que has estado 15 días esquiando en los Alpes, o de vacaciones en las Seychelles, aunque en realidad hayas estado a punto de morir de una lipotimia tras 6 horas en el balcón de tu casa. A evitar rigurosamente el modelo Agromán, el moreno Julio Iglesias, y el moreno camionero 9.- Intenta ir siempre con gente más fea y más tonta que tú, con lo que destacar no sea tan difícil. Si no encuentras este tipo de gente prueba a frecuentar cibercafés y tiendas de alquiler de videojuegos 10.- Por último y el más importante de todos: Lleva siempre contigo un artilugio electromecánico de esos que hacen gozar a las mujeres. No salgas por ahí sin él. Mis recomendaciones son el Porsche Boxster o el Mercedes descapotable No se admiten reclamaciones si el asunto no funciona. Sobre todo si cumples con el apartado 10 y no triunfas es que eres gilipollas del todo vamos. En caso de que alguien se muestre agradecido por mis consejos, que se ponga en contacto conmigo y le diré en qué cuenta tiene que ingresar el agradecimiento. XD Gracias
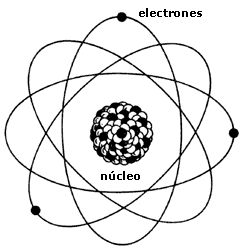
Átomo Representación de un átomo de helio. En química y física, átomo (del latín atomum, y éste del griego ἄτομον, sin partes)1 es la unidad más pequeña de un elemento químico que mantiene su identidad o sus propiedades y que no es posible dividir mediante procesos químicos. El concepto de átomo como bloque básico e indivisible que compone la materia del universo fue postulado por la escuela atomista en la Antigua Grecia. Sin embargo, su existencia no quedó demostrada hasta el siglo XIX. Con el desarrollo de la física nuclear en el siglo XX se comprobó que el átomo puede subdividirse en partículas más pequeñas. Estructura atómica La teoría aceptada hoy es que el átomo se compone de un núcleo de carga positiva formado por protones y neutrones, en conjunto conocidos como nucleones, alrededor del cual se encuentra una nube de electrones de carga negativa. El núcleo atómico Artículo principal: Núcleo atómico El núcleo del átomo se encuentra formado por nucleones, los cuales pueden ser de dos clases: Protones: Partícula de carga eléctrica positiva igual a una carga elemental, y 1,67262 × 10–27 kg y una masa 1837 veces mayor que la del electrón. Neutrones: Partículas carentes de carga eléctrica y una masa un poco mayor que la del protón (1,67493 × 10–27 kg). El núcleo más sencillo es el del hidrógeno, formado únicamente por un protón. El núcleo del siguiente elemento en la tabla periódica, el helio, se encuentra formado por dos protones y dos neutrones. La cantidad de protones contenidas en el núcleo del átomo se conoce como número atómico, el cual se representa por la letra Z y se escribe en la parte inferior izquierda del símbolo químico. Es el que distingue a un elemento químico de otro. Según lo descrito anteriormente, el número atómico del hidrógeno es 1 (1H), y el del helio, 2 (2He). La cantidad total de nucleones que contiene un átomo se conoce como número másico, representado por la letra A y escrito en la parte superior izquierda del símbolo químico. Para los ejemplos dados anteriormente, el número másico del hidrógeno es 1(1H), y el del helio, 4(4He). Existen también átomos que tienen el mismo número atómico, pero diferente número másico, los cuales se conocen como isótopos. Por ejemplo, existen tres isótopos naturales del hidrógeno, el protio (1H), el deuterio (2H) y el tritio (3H). Todos poseen las mismas propiedades químicas del hidrógeno, y pueden ser diferenciados únicamente por ciertas propiedades físicas. Otros términos menos utilizados relacionados con la estructura nuclear son los isótonos, que son átomos con el mismo número de neutrones. Los isóbaros son átomos que tienen el mismo número másico. Debido a que los protones tienen cargas positivas se deberían repeler entre sí, sin embargo, el núcleo del átomo mantiene su cohesión debido a la existencia de otra fuerza de mayor magnitud, aunque de menor alcance conocida como la interacción nuclear fuerte. Interacciones eléctricas entre protones y electrones Antes del experimento de Rutherford la comunidad científica aceptaba el modelo atómico de Thomson, situación que varió después de la experiencia de Rutherford. Los modelos posteriores se basan en una estructura de los átomos con una masa central cargada positívamente rodeada de una nube de carga negativa.4 Este tipo de estructura del átomo llevó a Rutherford a proponer su modelo en que los electrones se moverían alrededor del núcleo en órbitas. Este modelo tiene una dificultad proveniente del hecho de que una partícula cargada acelerada, como sería necesario para mantenerse en órbita, radiaría radiación electromagnética, perdiendo energía. Las leyes de Newton, junto con la ecuaciones de Maxwell del electromagnetismo aplicadas al átomo de Rutherford llevan a que en un tiempo del orden de 10−10 s, toda la energía del átomo se habría radiado, con la consiguiente caída de los electrones sobre el núcleo.5 Nube electrónica Artículo principal: Nube de electrones Alrededor del núcleo se encuentran los electrones que son partículas elementales de carga negativa igual a una carga elemental y con una masa de 9,10 × 10–31 kg La cantidad de electrones de un átomo en su estado basal es igual a la cantidad de protones que contiene en el núcleo, es decir, al número atómico, por lo que un átomo en estas condiciones tiene una carga eléctrica neta igual a 0. A diferencia de los nucleones, un átomo puede perder o adquirir algunos de sus electrones sin modificar su identidad química, transformándose en un ion, una partícula con carga neta diferente de cero. El concepto de que los electrones se encuentran en órbitas satelitales alrededor del núcleo se ha abandonado en favor de la concepción de una nube de electrones deslocalizados o difusos en el espacio, el cual representa mejor el comportamiento de los electrones descrito por la mecánica cuántica únicamente como funciones de densidad de probabilidad de encontrar un electrón en una región finita de espacio alrededor del núcleo. Dimensiones atómica La mayor parte de la masa de un átomo se concentra en el núcleo, formado por los protones y los neutrones, ambos conocidos como nucleones, los cuales son 1836 y 1838 veces más pesados que el electrón respectivamente. El tamaño o volumen exacto de un átomo es difícil de calcular, ya que las nubes de electrones no cuentan con bordes definidos, pero puede estimarse razonablemente en 1,0586 × 10–10 m, el doble del radio de Bohr para el átomo de hidrógeno. Si esto se compara con el tamaño de un protón, que es la única partícula que compone el núcleo del hidrógeno, que es aproximadamente 1 × 10–15 se ve que el núcleo de un átomo es cerca de 100.000 veces menor que el átomo mismo, y sin embargo, concentra prácticamente el 100% de su masa. Para efectos de comparación, si un átomo tuviese el tamaño de un estadio, el núcleo sería del tamaño de una canica colocada en el centro, y los electrones, como partículas de polvo agitadas por el viento alrededor de los asientos. Historia de la teoría atómica El concepto de átomo existe desde la Antigua Grecia propuesto por los filósofos griegos Demócrito, Leucipo y Epicuro, sin embargo, no se generó el concepto por medio de la experimentación sino como una necesidad filosófica que explicara la realidad, ya que, como proponían estos pensadores, la materia no podía dividirse indefinidamente, por lo que debía existir una unidad o bloque indivisible e indestructible que al combinarse de diferentes formas creara todos los cuerpos macroscópicos que nos rodean.6 El siguiente avance significativo se realizó hasta en 1773 el químico francés Antoine-Laurent de Lavoisier postuló su enunciado: "La materia no se crea ni se destruye, simplemente se transforma."; demostrado más tarde por los experimentos del químico inglés John Dalton quien en 1804, luego de medir la masa de los reactivos y productos de una reacción, y concluyó que las sustancias están compuestas de átomos esféricos idénticos para cada elemento, pero diferentes de un elemento a otro.7 Luego en 1811 Amedeo Avogadro, físico italiano, postuló que a una temperatura, presión y volumen dados, un gas contiene siempre el mismo número de partículas, sean átomos o moléculas, independientemente de la naturaleza del gas, haciendo al mismo tiempo la hipótesis de que los gases son moléculas poliatómicas con lo que se comenzó a distinguir entre átomos y moléculas.8 El químico ruso Dmítri Ivánovich Mendeléyev creó en 1869 una clasificación de los elementos químicos en orden creciente de su masa atómica, remarcando que existía una periodicidad en las propiedades químicas. Este trabajo fue el precursor de la tabla periódica de los elementos como la conocemos actualmente.9 La visión moderna de su estructura interna tuvo que esperar hasta el experimento de Rutherford en 1911 y el modelo atómico de Bohr. Posteriores descubrimientos científicos, como la teoría cuántica, y avances tecnológicos, como el microscopio electrónico, han permitido conocer con mayor detalle las propiedades físicas y químicas de los átomos.10 Evolución del modelo atómico Los elementos básicos de la materia son tres. Cuadro general de las partículas, quarks y leptones. Diferencia entre los bariones y los mesones. Diferencia entre fermiones y bosones. Tamaño relativo de las diferentes partículas atómicas. La concepción del átomo que se ha tenido a lo largo de la historia ha variado de acuerdo a los descubrimientos realizados en el campo de la física y la química. A continuación se hará una exposición de los modelos atómicos propuestos por los científicos de diferentes épocas. Algunos de ellos son completamente obsoletos para explicar los fenómenos observados actualmente, pero se incluyen a manera de reseña histórica. Modelo de Dalton Artículo principal: Modelo atómico de John Dalton Fue el primer modelo atómico con bases científicas, fue formulado en 1808 por John Dalton, quien imaginaba a los átomos como diminutas esferas.11 Este primer modelo atómico postulaba: La materia está formada por partículas muy pequeñas llamadas átomos, que son indivisibles y no se pueden destruir. Los átomos de un mismo elemento son iguales entre sí, tienen su propio peso y cualidades propias. Los átomos de los diferentes elementos tienen pesos diferentes. Los átomos permanecen sin división, aun cuando se combinen en las reacciones químicas. Los átomos, al combinarse para formar compuestos guardan relaciones simples. Los átomos de elementos diferentes se pueden combinar en proporciones distintas y formar más de un compuesto. Los compuestos químicos se forman al unirse átomos de dos o más elementos distintos. Sin embargo desapareció ante el modelo de Thomson ya que no explica los rayos catódicos, la radioactividad ni la presencia de los electrones (e-) o protones(p+). Modelo de Thomson Modelo atómico moderno Funciones de onda de los primeros orbitales atómicos Modelo atómico de Thomson Artículo principal: Modelo atómico de Thomson Luego del descubrimiento del electrón en 1897 por Joseph John Thomson, se determinó que la materia se componía de dos partes, una negativa y una positiva. La parte negativa estaba constituida por electrones, los cuales se encontraban según este modelo inmersos en una masa de carga positiva a manera de pasas en un pastel (de la analogía del inglés plum-pudding model) o uvas en gelatina. Posteriormente Jean Perrin propuso un modelo modificado a partir del de Thompson donde las "pasas" (electrones) se situaban en la parte exterior del "pastel" (la carga positiva). Detalles del modelo atómico Para explicar la formación de iones, positivos y negativos, y la presencia de los electrones dentro de la estructura atómica, Thomson ideó un átomo parecido a un pastel de frutas. Una nube positiva que contenía las pequeñas partículas negativas (los electrones) suspendidos en ella. El número de cargas negativas era el adecuado para neutralizar la carga positiva. En el caso de que el átomo perdiera un electrón, la estructura quedaría positiva; y si ganaba, la carga final sería negativa. De esta forma, explicaba la formación de iones; pero dejó sin explicación la existencia de las otras radiaciones. Modelo de Rutherford Modelo atómico de Rutherford Artículo principal: Modelo atómico de Rutherford Este modelo fue desarrollado por el físico Ernest Rutherford a partir de los resultados obtenidos en lo que hoy se conoce como el experimento de Rutherford en 1911. Representa un avance sobre el modelo de Thomson, ya que mantiene que el átomo se compone de una parte positiva y una negativa, sin embargo, a diferencia del anterior, postula que la parte positiva se concentra en un núcleo, el cual también contiene virtualmente toda la masa del átomo, mientras que los electrones se ubican en una corteza orbitando al núcleo en órbitas circulares o elípticas con un espacio vacío entre ellos. A pesar de ser un modelo obsoleto, es la percepción más común del átomo del público no científico. Rutherford predijo la existencia del neutrón en el año 1920, por esa razón en el modelo anterior (Thomson), no se habla de éste. Por desgracia, el modelo atómico de Rutherford presentaba varias incongruencias: Contradecía las leyes del electromagnetismo de James Clerk Maxwell, las cuales estaban muy comprobadas mediante datos experimentales. Según las leyes de Maxwell, una carga eléctrica en movimiento (en este caso el electrón) debería emitir energía constantemente en forma de radiación y llegaría un momento en que el electrón caería sobre el núcleo y la materia se destruiría. Todo ocurriría muy brevemente. No explicaba los espectros atómicos. Modelo de Bohr Modelo atómico de Bohr Artículo principal: Modelo atómico de Bohr Este modelo es estrictamente un modelo del átomo de hidrógeno tomando como punto de partida el modelo de Rutherford, Niels Bohr trata de incorporar los fenómenos de absorción y emisión de los gases, así como la nueva teoría de la cuantización de la energía desarrollada por Max Planck y el fenómeno del efecto fotoeléctrico observado por Albert Einstein. “El átomo es un pequeño sistema solar con un núcleo en el centro y electrones moviéndose alrededor del núcleo en órbitas bien definidas.” Las órbitas están cuantizadas (los e- pueden estar solo en ciertas órbitas) Cada órbita tiene una energía asociada. La más externa es la de mayor energía. Los electrones no radian energía (luz) mientras permanezcan en órbitas estables. Los electrones pueden saltar de una a otra órbita. Si lo hace desde una de menor energía a una de mayor energía absorbe un cuanto de energía (una cantidad) igual a la diferencia de energía asociada a cada órbita. Si pasa de una de mayor a una de menor, pierde energía en forma de radiación (luz). El mayor éxito de Bohr fue dar la explicación al espectro de emisión del hidrógeno. Pero solo la luz de este elemento. Proporciona una base para el carácter cuántico de la luz, el fotón es emitido cuando un electrón cae de una órbita a otra, siendo un pulso de energía radiada. Bohr no puede explicar la existencia de órbitas estables y para la condición de cuantización. Bohr encontró que el momento angular del electrón es h/2π por un método que no puede justificar. Modelo de Schrödinger Densidad de probabilidad de ubicación de un electrón para los primeros niveles de energía. Artículo principal: Modelo atómico de Schrödinger Después de que Louis-Victor de Broglie propuso la naturaleza ondulatoria de la materia en 1924, la cual fue generalizada por Erwin Schrödinger en 1926, se actualizó nuevamente el modelo del átomo. En el modelo de Schrödinger se abandona la concepción de los electrones como esferas diminutas con carga que giran en torno al núcleo, que es una extrapolación de la experiencia a nivel macroscópico hacia las diminutas dimensiones del átomo. En vez de esto, Schrödinger describe a los electrones por medio de una función de onda, el cuadrado de la cual representa la probabilidad de presencia en una región delimitada del espacio. Esta zona de probabilidad se conoce como orbital. La gráfica siguiente muestra los orbitales para los primeros niveles de energía disponibles en el átomo de hidrógeno. Referencias ↑ «Átomo», en Diccionario de la Lengua Española (22ª ed.). Real Academia Española (2001). Consultado el 20 de julio de 2009. ↑ Haubold, Hans; Mathai, A. M. (1998). «Microcosmos: From Leucippus to Yukawa». Structure of the Universe. Common Sense Science. Consultado el 17-01-2008. ↑ Harrison (2003:123–139). ↑ Antonio Rañada(1990), Dinámica Clásica. Madrid, Alianza Editorial, S. A. 84-206-8133-4 ↑ B.H. Bransden and C.J. Joachain (1992), Physics of Atomos and Molecules. Harlow-Essex-England, Longman Group Limited. 0-582-44401-2 ↑ presocraticos/Atomistas/atomis.html Filósofos Presocráticos: Atomistas, Leucipo y Demócrito ↑ Protagonistas de la revolución:Lavoisier, A.L. ↑ Amedeo Avogadro (en italiano) ↑ Elements and Atoms: Chapter 12: Mendeleev's First Periodic Table (en inglés) ↑ Experimento de Rutherford ↑ Rincón Arce, Alvaro (1983) ABC de Química Primer Curso, Editorial Herrero, México, ISBN: 968-420-294-6. Cronología del modelo atómico (en inglés). Sokolovsky, Silvia (2002). «El Átomo».. Bricks of the Universe: the Building Blocks of Matter (material divulgativo del CERN). gracias gaara323

Hola como estan, como muchos saben aprender algo o averiguar algo es algo tedioso pero yo tengo una solución que muchos ya conocen y es exactamente lo que las personas evitan un poco: yo cuando tengo examen como mucha azucar como un paquete de azucar entero y aveces uno y medio ustedes dirán: "Como este tio no tiene diabetes" la solución es simple la azucar vuelve hiperactiva a las personas y al utilizar ese efecto de hiperactividad en algo que requiera concentracion es como la cafeina para el trabajo, el cerebro actua mas rapido obteniendo asi una retención de conocimientos extrema, Ejemplo: Coman una cucharada de azucar y busquen un tema un poco dificil de entender y veran que lo van a entender mejor. Bueno el azucar tambien quita el sueño con lo que logra un efecto cafeina y al estudiar quita el sueño y asi tambien con el efecto acelerante de la azucar estudias mas rapido Preguntas frecuentes ¿Consumir tanta azúcar me produciría diabetes? aunque no lo creas pensar es un muy buen ejercicio y quema muchas calorias y asi mientras estudias vas quemando todas la azucar que consumiste ¿Comer azúcar da acné? el azucar no da zcne, sino el estrés ¿Y si me da sueño antes de terminar de estudia y no quemo el azucar? eso no muy improbable ya que la azucar es la la cafeina y eso te mantiene despiesto Advertencia: Para aplicar esta técnica tienes que estar sumamente relajado o sino el azúcar produciría estrés y el estrés puede producir muchas cosas

Indice Clamidia - - #tm1 Enfermedad inflamatoria pélvica (EIP) - - #tm2 Gonorrea - - #tm3 Herpes genital - - #tm4 VIH y ETS - - #tm5 Sífilis - - #tm6 Tricomoniasis - - #tm7 Vaginosis bacteriana (VB) - - #tm8 Para ir al tema deseado, pulsa 'Control' + 'F', e inserta el código azul en cursiva #tm1Clamidia ¿Qué es la infección por clamidia? La infección por clamidia es una enfermedad de transmisión sexual (ETS) frecuente, causada por la bacteria Chlamydia trachomatis, que puede afectar los órganos genitales de la mujer. Aunque generalmente la infección por clamidia no presenta síntomas o se manifiesta con síntomas leves, hay complicaciones graves que pueden ocurrir “en forma silenciosa” y causar daños irreversibles, como la infertilidad, antes de que la mujer se dé cuenta del problema. Esta infección también puede causar secreción del pene en un hombre infectado. ¿Qué tan común es la clamidia? La clamidia es la enfermedad de transmisión sexual bacteriana reportada con mayor frecuencia en los Estados Unidos. En el 2009, los CDC recibieron notificación de 1,244,180 infecciones por clamidia de los 50 estados y el Distrito de Columbia. Una cantidad considerable de casos no se reporta porque la mayoría de las personas con clamidia no sabe que tiene la infección y no se hace pruebas de detección. Además, con frecuencia los pacientes solo se tratan los síntomas sin que se hagan pruebas de detección. Se calcula que todos los años se registran 2.8 millones de casos en los EE. UU. Frecuentemente, las mujeres vuelven a adquirir la infección si sus parejas sexuales no han sido tratadas. ¿Cómo se contrae la infección por clamidia? La infección por clamidia puede ser transmitida durante relaciones sexuales vaginales, orales o anales. También se puede transmitir de madre a hijo durante el parto vaginal. Toda persona sexualmente activa puede contraer la infección por clamidia. Entre mayor número de parejas sexuales tenga la persona, mayor es el riesgo de infección. Las adolescentes y las mujeres jóvenes que son sexualmente activas están expuestas a un mayor riesgo de infección porque el cuello uterino (la entrada al útero) no se ha formado completamente y es más susceptible a infecciones. Debido a que la clamidia puede transmitirse durante las relaciones sexuales orales o anales, los hombres que tienen relaciones sexuales con hombres también están en peligro de contraer la infección clamidial. ¿Cuáles son los síntomas de la infección por clamidia? A la infección por clamidia se le conoce como la enfermedad "silenciosa" porque la mayoría de las personas infectadas no presentan síntomas. Cuando se manifiestan, los síntomas aparecen generalmente entre 1 y 3 semanas después del contagio. En las mujeres, la bacteria infecta inicialmente el cuello uterino y la uretra (el conducto urinario). Las mujeres con síntomas podrían presentar flujo vaginal anormal o una sensación de ardor al orinar. Algunas mujeres siguen sin tener signos ni síntomas aun cuando la infección se propague del cuello uterino a las trompas de Falopio (los conductos que transportan los óvulos desde los ovarios hasta el útero); otras mujeres presentan dolor en la parte inferior del vientre, dolor de espalda, náusea, fiebre, dolor durante las relaciones sexuales o sangrado entre los períodos menstruales. La infección clamidial del cuello uterino puede propagarse al recto. Los hombres con signos o síntomas podrían presentar secreción del pene o una sensación de ardor al orinar; también pueden sufrir de ardor y picazón alrededor de la abertura del pene. El dolor y la inflamación de los testículos es poco frecuente. Los hombres o mujeres que tienen relaciones sexuales con penetración anal pueden contraer la infección clamidial en el recto, lo cual puede causar dolor, secreciones o sangrado en el recto. La infección por clamidia también puede presentarse en la garganta de las mujeres y hombres que han tenido relaciones sexuales orales con una pareja infectada. ¿Qué complicaciones puede haber si no se trata la clamidia? Si no es tratada, la infección puede avanzar y causar graves problemas reproductivos y de salud con consecuencias a corto y largo plazo. Al igual que la enfermedad, el daño que causa la clamidia es a menudo "silencioso". En las mujeres, si la infección no es tratada, puede propagarse al útero o a las trompas de Falopio y causar enfermedad inflamatoria pélvica (EIP). Esto ocurre en alrededor del 10 al 15 por ciento de las mujeres que tienen clamidia y no han recibido tratamiento. La clamidia también puede causar infección en las trompas de Falopio sin presentar ningún síntoma. La EIP y la infección “silenciosa” en la parte superior del aparato genital pueden causar daño permanente en las trompas de Falopio, el útero y el tejido circundante. El daño puede ocasionar dolor pélvico crónico, infertilidad o embarazo ectópico (embarazo afuera del útero) que puede resultar mortal (en inglés). La clamidia también puede aumentar la probabilidad de adquirir la infección por el VIH, si hay exposición al virus. Para ayudar a prevenir las graves consecuencias de la infección por clamidia, se recomienda que las mujeres sexualmente activas de 25 años de edad o menos se realicen una prueba de detección de la clamidia al menos una vez al año. También se recomienda que las mujeres mayores de 25 años con factores de riesgo de contraer clamidia (por ejemplo, si tienen una nueva pareja sexual o múltiples parejas sexuales) se realicen la prueba de detección anualmente. Todas las mujeres embarazadas deben hacerse una prueba de detección de la clamidia. Las complicaciones entre los hombres son poco comunes. En ocasiones, la infección se propaga al epidídimo (el conducto que transporta el semen desde los testículos) y causa dolor, fiebre y, rara vez, esterilidad. En muy pocos casos, la infección clamidial genital puede causar artritis que puede estar acompañada de lesiones en la piel e inflamación de los ojos y de la uretra (síndrome de Reiter). ¿Qué efectos tiene la infección por clamidia en la mujer embarazada y en su bebé? Embarazo y ETSEmbarazo y ETS Hay cierta evidencia de que en las mujeres embarazadas, las infecciones clamidiales que no reciben tratamiento pueden propiciar partos prematuros. Los bebés que nacen de mujeres infectadas pueden contraer infecciones clamidiales en los ojos y en las vías respiratorias. La infección por clamidia es una de las causas principales de neumonía precoz y conjuntivitis en los recién nacidos. ¿Cómo se diagnostica la infección por clamidia? Existen pruebas de laboratorio para diagnosticar la infección por clamidia. En algunas pruebas se analiza la orina y en otras se requiere que la muestra sea obtenida de zonas como el pene o el cuello uterino. ¿Cómo se puede tratar la clamidia? La clamidia puede ser fácilmente tratada y curada con antibióticos. Los tratamientos más frecuentes consisten en tomar una dosis única de azitromicina o doxiciclina durante una semana (dos veces al día). Las personas que son VIH positivas que tienen clamidia deben recibir el mismo tratamiento que las personas que no tienen el VIH. A todas las parejas sexuales de la persona infectada se les debe hacer una evaluación, pruebas de detección y tratamiento, si es necesario. Las personas con clamidia deben abstenerse de tener relaciones sexuales durante 7 días después de tomar la dosis única del antibiótico o hasta finalizar el tratamiento completo de 7 días, para evitar contagiar la infección a sus parejas. Las mujeres cuyas parejas sexuales no han recibido el tratamiento adecuado corren un alto riesgo de volverse a infectar. Tener infecciones múltiples aumenta el riesgo de que la mujer sufra graves complicaciones en su salud reproductiva, entre ellas la infertilidad. Las mujeres y los hombres con clamidia deben hacerse pruebas alrededor de tres meses después del tratamiento de la infección inicial, independientemente de que crean que su pareja sexual ha sido tratada. ¿Cómo puede prevenirse la clamidia? La manera más segura de evitar el contagio de enfermedades de transmisión sexual es abstenerse del contacto sexual o tener una relación estable, mutuamente monógama, con una pareja a quien se le han hecho pruebas y se sabe que no está infectada. Los condones de látex en los hombres, cuando se usan de manera habitual y correcta, pueden reducir el riesgo de transmisión de la clamidia. Los CDC recomiendan que todas las mujeres sexualmente activas de 25 años de edad o menos y las mujeres de más edad con factores de riesgo de infecciones clamidiales (quienes tienen una nueva pareja sexual o múltiples parejas sexuales), así como todas las mujeres embarazadas se hagan anualmente pruebas para detectar esta enfermedad. El médico debería siempre hacer una evaluación de riesgos de enfermedades sexuales, la cual podría indicar la necesidad de realizar pruebas de detección con mayor frecuencia en ciertas mujeres. Cualquier síntoma en el área genital, como por ejemplo una llaga inusual, flujo con olor, sensación de ardor al orinar o sangrado entre ciclos menstruales, podría significar que la mujer tiene una infección por una ETS. Si la mujer o el hombre tienen alguno de estos síntomas, deben dejar de tener relaciones sexuales y consultar a un médico de inmediato. El tratamiento oportuno de las enfermedades de transmisión sexual en las mujeres puede prevenir la EIP. Las mujeres y los hombres a los que se les ha informado que tienen una enfermedad de transmisión sexual y que reciben tratamiento, deben notificar a todas sus parejas sexuales recientes (con las que hayan tenido relaciones en los últimos 60 días) para que vayan al médico a examinarse para saber si tienen una ETS. No se debe reanudar la actividad sexual hasta que todas las parejas sexuales hayan sido examinadas y hayan recibido el tratamiento que necesiten. #tm2 Enfermedad inflamatoria pélvica (EIP) ¿Qué es la EIP? La enfermedad inflamatoria pélvica (EIP, también conocida por sus siglas en inglés como PID) es el término general que se utiliza para referirse a infecciones que se presentan en el útero (matriz), las trompas de Falopio (los conductos que transportan los óvulos desde los ovarios hasta el útero) y otros órganos genitales internos y que causa síntomas como dolor en el abdomen inferior. Es una complicación grave de ciertas enfermedades de transmisión sexual (ETS), especialmente de la infección por clamidia y de la gonorrea. La EIP puede afectar las trompas de Falopio y los tejidos del útero, los ovarios y las áreas circundantes. La EIP puede provocar consecuencias graves que incluyen infertilidad, embarazo ectópico (embarazo implantado en una trompa de Falopio o en otro lugar fuera de la matriz), formación de abscesos y dolor pélvico crónico. ¿Qué tan frecuente es la EIP? Se estima que anualmente en los Estados Unidos más de 750,000 mujeres han sufrido alguna vez de EIP aguda. De 10 a 15% de estas mujeres podrían quedar infértiles a consecuencia de una EIP. Una gran proporción de los embarazos ectópicos que se presentan cada año son el resultado de una EIP. Entre más parejas sexuales tenga una mujer, mayor es el riesgo que tiene de contraer EIP. Asimismo, una mujer cuya pareja sexual tenga más de una pareja sexual enfrenta un mayor riesgo de contraer esta enfermedad debido a que potencialmente está expuesta a más agentes infecciosos. ¿Cómo contraen las mujeres la EIP? La EIP se presenta cuando las bacterias pasan de la vagina o el cuello uterino (la abertura al útero) de la mujer a sus otros órganos reproductores. Diversos tipos de organismos pueden causar la EIP, pero muchos casos están asociados a la gonorrea y la clamidia, dos enfermedades de transmisión sexual bacterianas muy frecuentes. Haber sufrido alguna vez de EIP aumenta el riesgo de que ocurra otra vez debido a que los órganos reproductores pueden haber sufrido daños la primera vez que se presentó la infección. Las mujeres sexualmente activas que están en edad de procrear son las que están expuestas a un mayor riesgo, y las mujeres que tienen menos de 25 años de edad tienen mayor probabilidad de contraer EIP que las mujeres mayores de esta edad. Esto se debe a que el cuello uterino de las adolescentes y mujeres jóvenes no está completamente formado, lo que aumenta su susceptibilidad de contraer enfermedades de transmisión sexual relacionadas con la EIP. Entre más parejas sexuales tenga una mujer, mayor es el riesgo que tiene de contraer EIP. Asimismo, una mujer cuya pareja sexual tenga más de una pareja sexual enfrenta un mayor riesgo de contraer esta enfermedad debido a que potencialmente está expuesta a más agentes infecciosos. Las mujeres que usan duchas vaginales tienen un riesgo más alto de contraer EIP que las mujeres que no las utilizan. En investigaciones se ha indicado que las duchas alteran en forma dañina la composición de la flora vaginal (microorganismos que viven en la vagina) y pueden empujar las bacterias desde la vagina hacia los órganos genitales internos superiores. Las mujeres que utilizan dispositivos intrauterinos (DIU) pueden tener un riesgo levemente mayor de contraer la EIP durante el tiempo cercano a la inserción del dispositivo que las mujeres que utilizan otros métodos anticonceptivos o las mujeres que no utilizan ninguno. Sin embargo, el riesgo se reduce significativamente si a una mujer se le hacen pruebas de detección de enfermedades de transmisión sexual, y en caso de ser necesario, se le administra el tratamiento indicado antes de la inserción del DIU. ¿Cuáles son los signos y síntomas? La EIP se puede presentar con síntomas leves o síntomas graves. Cuando la EIP es causada por una infección clamidial, es mas probable que la mujer experimente síntomas leves o no tenga síntomas del todo aún cuando sus órganos genitales estén siendo afectados. Debido a que los síntomas son tan poco específicos, frecuentemente la EIP no es detectada por las mujeres ni por los médicos. Las mujeres que presentan síntomas de EIP sufren, por lo general, de dolor en la parte inferior del vientre. Otros signos y síntomas incluyen fiebre, flujo vaginal poco usual que puede tener mal olor, relación sexual dolorosa, dolor al orinar, menstruación irregular y dolor en la parte superior derecha del abdomen (poco frecuente). ¿Cuáles son las complicaciones de la EIP? Un tratamiento pronto y adecuado puede ayudar a prevenir las complicaciones causadas por la EIP, tal como el daño permanente a los órganos genitales femeninos. Las bacterias causantes de la infección pueden invadir las trompas de Falopio sin presentar síntomas y transformar el tejido normal en tejido cicatricial. Este tejido fibroso bloquea o interrumpe el movimiento normal de los óvulos hacia el útero. Si las trompas de Falopio están totalmente bloqueadas por el tejido cicatricial, el espermatozoide no puede fertilizar el óvulo y la mujer queda infértil. La infertilidad también puede presentarse cuando las trompas de Falopio están bloqueadas parcialmente o ligeramente dañadas. De 10 a 15% de las mujeres con EIP pueden quedar infértiles y, si la mujer tiene múltiples casos de EIP, aumentan las posibilidades de infertilidad. Asimismo, una trompa de Falopio parcialmente bloqueada o levemente dañada puede hacer que un óvulo fecundado permanezca en la trompa de Falopio. Si el óvulo fecundado empieza a crecer en la trompa como si estuviera en el útero, se presenta un embarazo ectópico. A medida que avanza, el embarazo ectópico puede romper la trompa de Falopio y causar gran dolor, hemorragia interna y hasta la muerte. La aparición de tejido cicatricial en las trompas de Falopio y en otras estructuras pélvicas puede causar también dolor pélvico crónico (un dolor que dura meses y hasta años). Las mujeres que han sufrido en varias ocasiones de EIP tienen más probabilidades de sufrir infertilidad, embarazo ectópico o dolor pélvico crónico. ¿Cómo se diagnostica la EIP? La EIP es difícil de diagnosticar porque los síntomas son a menudo imperceptibles y leves. Muchos casos de EIP no son detectados porque la mujer o el médico no reconocen estos síntomas leves o no específicos. Debido a que no hay pruebas precisas para detectar la EIP, el diagnóstico se basa, por lo general, en hallazgos clínicos. Si se presentan síntomas como dolor en la parte inferior del abdomen, el médico debería realizar un examen físico para determinar la naturaleza y la ubicación del dolor y si hay fiebre, flujo anormal vaginal o del cuello uterino y señales de infección por gorronea o clamidia. Si los hallazgos indican que hay EIP, se hace necesario el tratamiento. El médico también puede ordenar pruebas para identificar el organismo causante de la infección (p.ej. infección clamidial o gonorreica) o para distinguir entre la EIP y otros problemas con síntomas similares. La ecografía pélvica es un procedimiento útil para diagnosticar la EIP. Este examen permite visualizar el área de la pelvis para ver si las trompas de Falopio están agrandadas o si hay un absceso. En ciertos casos, puede ser necesaria una laparoscopia para confirmar el diagnóstico. La laparoscopia es un procedimiento quirúrgico mediante el cual un tubo delgado y rígido con una luz y cámara en el extremo (laparoscopio) se inserta mediante una pequeña incisión en el abdomen. Este procedimiento le permite al médico ver los órganos pélvicos internos y obtener muestras para estudios de laboratorio, si es necesario. ¿Cuál es el tratamiento de la EIP? La EIP se puede curar con varios tipos de antibióticos. El médico determinará y recomendará la mejor terapia. Sin embargo, el tratamiento con antibióticos no corrige los daños que ya han ocurrido en los órganos genitales internos. Si una mujer tiene dolor pélvico y otros síntomas de EIP, es de vital importancia que busque atención de inmediato. Un tratamiento a tiempo con antibióticos puede prevenir daños graves a los órganos genitales. Entre más tiempo se demore la mujer en recibir tratamiento contra la EIP, mayor será la probabilidad de quedar infértil o de tener un embarazo ectópico en el futuro a consecuencia del daño que sufrieron las trompas de Falopio. Debido a la dificultad para identificar a los organismos que infectan los órganos genitales internos y a que más de un organismo puede ser el causante de un caso de EIP, esta enfermedad se trata, por lo general, con al menos dos antibióticos eficaces contra una amplia gama de agentes infecciosos. Estos antibióticos pueden ser administrados por vía oral o por inyección. Los síntomas pueden desaparecer antes de que se cure la infección, por lo tanto la mujer debe tomarse todos los antibióticos que le han sido recetados aunque ya no tenga síntomas. Esto ayudará a prevenir que la infección se vuelva a presentar. Las mujeres que están recibiendo tratamiento contra la EIP deben ser reexaminadas por su médico tres días después de iniciado el tratamiento para asegurarse de que los antibióticos son eficaces y están curando la infección. Asimismo, la pareja o parejas sexuales de la mujer deben recibir tratamiento para disminuir el riesgo de reinfección, aunque no tengan síntomas, ya que aun así podrían estar infectadas con los organismos que causan la EIP. Se puede recomendar que una mujer sea hospitalizada para recibir tratamiento contra la EIP si: (1) está gravemente enferma (p.ej. tiene náusea, vómito y fiebre alta); (2) está embarazada; (3) no responde a los medicamentos o no los puede tomar por vía oral y necesita que los antibióticos se administren por vía intravenosa; (4) tiene un absceso en la trompa de Falopio o en el ovario (absceso tubo-ovárico); o (5) requiere de monitorización para asegurarse de que los síntomas no se deben a otra afección que puede requerir de cirugía urgente (p. ej. apendicitis). Si los síntomas persisten o si el absceso no desaparece, es posible que se necesite realizar una cirugía. Las complicaciones de la EIP, como el dolor pélvico crónico y la cicatrización, son difíciles de tratar, pero en ciertas ocasiones mejoran con la cirugía. ¿Cómo puede prevenirse la EIP? Las mujeres pueden protegerse contra la EIP tomando medidas para prevenir las enfermedades de transmisión sexual o, si contraen una ETS, tratándose la enfermedad a tiempo. La manera más segura de evitar el contagio de enfermedades de transmisión sexual es abstenerse de tener relaciones sexuales o tener una relación duradera, mutuamente monógama, con una pareja a quien se le han hecho pruebas y se sabe que no está infectada. Los condones de látex en los hombres, cuando se usan de manera habitual y correcta, pueden reducir el riesgo de transmisión de la clamidia y de la gonorrea. Los CDC recomiendan que todas las mujeres sexualmente activas de 25 años de edad o menos y las mujeres de más edad con factores de riesgo de infecciones clamidiales (quienes tienen una nueva pareja sexual o múltiples parejas sexuales), así como todas las mujeres embarazadas se hagan anualmente pruebas para detectar esta enfermedad. El médico debería siempre hacer una evaluación de los riesgos que tienen las mujeres de contraer enfermedades sexuales, la que podría indicar la necesidad de realizar pruebas de detección con mayor frecuencia en ciertas mujeres. Cualquier síntoma en el área genital como por ejemplo una llaga poco usual, flujo con olor, sensación de ardor al orinar o sangrado entre ciclos menstruales, podría significar que la mujer tiene una infección por una ETS. Si la mujer tiene alguno de estos síntomas, debe dejar de tener relaciones sexuales y consultar con un médico de inmediato. El tratamiento temprano de las enfermedades de transmisión sexual puede prevenir la EIP. Las mujeres a las que se les informó que tienen una enfermedad de transmisión sexual y están recibiendo tratamiento deben comunicárselo a todas sus parejas sexuales recientes, para que consulten con un médico y se hagan las pruebas para saber si tienen una ETS. No se debe reiniciar la actividad sexual hasta que todas las parejas sexuales hayan sido examinadas y, si ha sido necesario, hayan recibido tratamiento. #tm3 Gonorrea ¿Qué es la gonorrea? La gonorrea es una enfermedad de transmisión sexual (ETS), causada por la Neisseria gonorrhoeae, una bacteria que puede crecer y multiplicarse fácilmente en áreas húmedas y tibias del aparato reproductivo, incluidos el cuello uterino (la abertura de la matriz), el útero (matriz) y las trompas de Falopio (también llamadas oviductos) en la mujer, y en la uretra (conducto urinario) en la mujer y el hombre. Esta bacteria también puede crecer en la boca, la garganta, los ojos y el ano. ¿Qué tan común es la gonorrea? La gonorrea es una enfermedad infecciosa muy frecuente. Los CDC calculan que más de 700,000 personas en los EE.UU. contraen nuevas infecciones por gonorrea al año. Menos de la mitad de estas infecciones son comunicadas a los CDC. En el año 2009, se reportaron 301,174 casos de gonorrea a los CDC. ¿Cómo se contrae la gonorrea? LLa gonorrea se transmite por contacto con el pene, la vagina, la boca o el ano. No es necesario que haya una eyaculación para transmitir o contraer la gonorrea. La gonorrea también puede transmitirse de madre a hijo durante el parto. Las personas que han tenido gonorrea y han sido tratadas pueden infectarse de nuevo si tienen contacto sexual con una persona que tiene la enfermedad. ¿Quién está expuesto al riesgo de contraer la gonorrea? Toda persona sexualmente activa puede infectarse con gonorrea. En los Estados Unidos, las tasas más altas de infección se registran en adolescentes sexualmente activos, adultos jóvenes y afroamericanos. ¿Cuáles son los signos y síntomas de la gonorrea? Aun cuando es probable que muchos hombres con gonorrea no presenten ningún síntoma, en algunos aparecerán signos o síntomas entre 1 y 14 días después de contraer la infección. Entre los signos y síntomas se encuentran la sensación de ardor al orinar y una secreción blancuzca, amarillenta o verdusca del pene. Algunas veces a los hombres con gonorrea les duelen los testículos o se les inflaman. La mayoría de las mujeres con gonorrea no tienen síntomas y, si los tienen, estos son leves. Incluso cuando tienen síntomas, pueden ser tan poco específicos que se confunden con los síntomas de una infección vaginal o de cistitis. Entre los primeros signos y síntomas en las mujeres se encuentran una sensación de dolor o ardor al orinar, aumento del flujo vaginal y hemorragia vaginal entre períodos. Las mujeres con gonorrea están expuestas al riesgo de tener graves complicaciones por la infección, independientemente de la presencia o gravedad de los síntomas. Los síntomas de infección rectal, tanto en hombres como en mujeres incluyen secreción, picazón, ardor, sangrado en el ano y dolor al defecar. También es probable que la infección rectal no esté acompañada de síntomas. Las infecciones de la garganta puede que provoquen dolor de garganta, pero por lo general no presentan ningún síntoma. ¿Cuáles son las complicaciones de la gonorrea? Cuando la gonorrea no se trata, puede ocasionar problemas de salud graves y permanentes tanto en hombres como en mujeres. En las mujeres, la gonorrea es una causa frecuente de enfermedad inflamatoria pélvica (EIP). Anualmente, cerca de 750,000 mujeres en los Estados Unidos contraen EIP. Los síntomas pueden ser bastante leves o muy graves e incluir dolor abdominal y fiebre. La EIP puede provocar abscesos internos (pústulas llenas de pus difíciles de curar) y dolor pélvico crónico prolongado. La EIP puede causar daños a las trompas de Falopio y producir infertilidad o aumentar el riesgo de un embarazo ectópico. El embarazo ectópico es una afección potencialmente mortal en la cual un óvulo fecundado crece fuera del útero, usualmente en una trompa de Falopio. En los hombres, la gonorrea puede provocar epididimitis, una afección dolorosa de los conductos de los testículos que si no se trata puede provocar infertilidad. La gonorrea puede propagarse a la sangre y a las articulaciones. Esta afección puede ser potencialmente mortal. Además, las personas con gonorrea pueden infectarse más fácilmente con el VIH, el virus que causa el SIDA. Las personas infectadas por el VIH que tienen gonorrea pueden transmitir el VIH con mayor facilidad que las personas que no tienen gonorrea. ¿Qué efectos tiene la gonorrea en la mujer embarazada y en su bebé? Embarazo y ETSEmbarazo y ETS Si una mujer embarazada tiene gonorrea, es probable que le transmita la infección a su bebé cuando éste pasa por la vía de parto durante el nacimiento. Esto puede provocar ceguera, infección en las articulaciones y una infección sanguínea potencialmente mortal en el bebé. Tratar la gonorrea tan pronto como se detecta en la mujer embarazada reducirá el riesgo de estas complicaciones. Se aconseja que las mujeres embarazadas vean a un proveedor de atención médica para que las examinen y les hagan las pruebas y el tratamiento necesarios. ¿Cómo se diagnostica la gonorrea? Existen varias pruebas de laboratorio para diagnosticar la gonorrea. Un médico o una enfermera puede tomar una muestra de las partes del cuerpo que pudieran estar infectadas (cuello uterino, uretra, recto o garganta) y enviarla a un laboratorio para que se analice. Con un sencillo análisis de una muestra de orina se puede diagnosticar la gonorrea presente en el cuello uterino o en la uretra. Una prueba rápida de laboratorio para hombres con síntomas, que se puede realizar en algunas clínicas y consultorios médicos, es la prueba de tinción de Gram. Mediante esta prueba se analiza una muestra de la uretra que permite al médico visualizar la bacteria en el microscopio. ¿Cuál es el tratamiento de la gonorrea? Los antibióticos pueden curar la gonorrea en adolescentes y adultos. Sin embargo, ha estado aumentando el número de cepas de gonorrea resistentes a los medicamentos en muchas partes del mundo, incluidos los Estados Unidos, por lo que el tratamiento de la gonorrea es cada vez más difícil. Los CDC recomiendan en la actualidad una terapia combinada (es decir con dos medicamentos) para el tratamiento de la gonorrea. Se recomienda que las personas con gonorrea también se hagan pruebas para detectar otras ETS. Para curar la gonorrea, es necesario tomar todos los medicamentos que han sido recetados. Si bien los medicamentos detendrán la infección, no repararán ninguna lesión permanente que haya dejado la enfermedad. Las personas que han tenido gonorrea y se han curado, pueden contraer nuevamente la enfermedad si tienen contacto sexual con personas infectadas con gonorrea. Si los síntomas en una persona persisten después del tratamiento, debe regresar al médico para que la evalúen nuevamente. La manera más segura de evitar el contagio de enfermedades de transmisión sexual es absteniéndose del contacto sexual o tener una relación estable y mutuamente monógama con una pareja que se haya hecho las pruebas y que se sepa que no esté infectada. Los condones de látex, cuando se usan de manera habitual y correcta, pueden reducir el riesgo de transmisión de la gonorrea. Todo síntoma genital, como por ejemplo secreción o ardor al orinar, una úlcera poco usual o una irritación, debe ser razón para dejar de tener relaciones sexuales y consultar de inmediato a un proveedor de atención médica. Una persona a la que se le ha diagnosticado y se le ha tratado la gonorrea debe informar de esto a todas sus parejas sexuales recientes para que vean a un proveedor de atención médica y reciban tratamiento. Esto reducirá el riesgo de que las parejas sexuales presenten complicaciones graves por la gonorrea y también disminuirá el riesgo de reinfección en una persona. La persona con gonorrea y todas sus parejas sexuales deben evitar tener relaciones sexuales hasta que hayan completado su tratamiento contra la enfermedad y ninguno tenga síntomas. #tm4 Herpes genital ¿Qué es el herpes genital? El herpes genital es una enfermedad de transmisión sexual (ETS) causada por los virus del herpes simple tipo 1 (VHS-1) y tipo 2 (VHS-2). La mayoría de los herpes genitales son causados por el tipo VHS-2. La mayoría de las personas infectadas por el VHS-1 o VHS-2 no presentan signos ni síntomas de la infección o presentan síntomas mínimos. Cuando se manifiestan los signos, usualmente lo hacen en forma de una o más ampollas en los genitales o el recto o alrededor de los mismos. Las ampollas se rompen formando úlceras dolorosas (llagas) que pueden tardar de dos a cuatro semanas en curarse la primera vez que se presentan. Típicamente, puede presentarse otro brote semanas o meses después del primero, pero casi siempre es menos intenso y de más corta duración. A pesar de que la infección puede permanecer en forma indefinida en el organismo, la cantidad de brotes tiende a disminuir a medida que pasan los años. ¿Qué tan común es el herpes genital? Los resultados de un estudio representativo a nivel nacional revelan que el herpes genital es de frecuente ocurrencia en los Estados Unidos. En todo el país, por lo menos 45 millones de personas de 12 años en adelante o uno de cada cinco adolescentes y adultos ha tenido una infección por el VHS. Durante la última década, el porcentaje de estadounidenses con la infección por el herpes genital ha disminuido. La infección genital por el VHS-2 es más frecuente en las mujeres (aproximadamente en una de cada cuatro mujeres) que entre los hombres (aproximadamente en uno de cada ocho hombres). Esto puede deberse a que es más probable que ocurra la transmisión de hombre a mujer que la transmisión de mujer a hombre. ¿Cómo se contrae el herpes genital? El VHS-1 y el VHS-2 pueden encontrarse en las llagas causadas por los virus y ser liberados por las mismas, pero entre brote y brote los virus también pueden ser liberados por la piel que no tiene llagas. Por lo general, una persona solo puede infectarse con el VHS-2 durante el contacto sexual con alguien que tiene una infección genital por VHS-2. La transmisión puede darse a partir de una pareja sexual infectada que no tiene una llaga visible y que no sepa que está infectada. El VHS-1 puede causar herpes genital, pero con más frecuencia causa infecciones de la boca y los labios, también llamadas “ampollas febriles”. La infección por VHS-1 en los genitales puede ser causada por contacto oral-genital o contacto genital-genital con una persona que tiene la infección por VHS-1. Los brotes del VHS-1 genital reaparecen con menos regularidad que los brotes del VHS-2 genital. ¿Cuáles son los signos y síntomas del herpes genital? La mayoría de las personas infectadas por el VHS-2 no saben que tienen la infección. Sin embargo, si se presentan signos y síntomas durante el primer brote pueden ser bastante pronunciados. El primer brote ocurre generalmente dentro de las dos semanas siguientes a la transmisión del virus y las llagas se curan típicamente en dos a cuatro semanas. Otros signos y síntomas durante el episodio primario pueden incluir una segunda serie de llagas y síntomas parecidos a la gripe, entre ellos fiebre e inflamación de las glándulas. Sin embargo, la mayoría de las personas con la infección por VHS-2 nunca presentan llagas o pueden tener signos muy leves que no se notan o que se confunden con picaduras de insectos o con otras afecciones de la piel. La mayoría de las personas a quienes se les ha diagnosticado un primer caso de herpes genital pueden esperar tener varios (típicamente cuatro o cinco) brotes (recurrencias sintomáticas) en un período de un año. Por lo general, estas recurrencias disminuyen en frecuencia a medida que pasa el tiempo. Es posible que la persona se dé cuenta que tuvo un caso de herpes genital años después de que adquirió la infección. ¿Cuáles son las complicaciones del herpes genital? En muchos adultos el herpes genital puede causar dolorosas llagas genitales recurrentes y la infección por el herpes puede ser grave en personas con sistemas inmunitarios deprimidos Sean graves o no los síntomas, el herpes genital causa con frecuencia angustia emocional en las personas que saben que están infectadas. Adicionalmente, el VHS genital puede causar infecciones potencialmente mortales en los bebés. Es importante que las mujeres eviten contraer el herpes durante el embarazo porque una infección adquirida durante una etapa avanzada del embarazo conlleva un mayor riesgo de que el virus sea transmitido al bebé. Si una mujer tiene herpes genital activo al momento del parto, se realiza por lo general un parto por cesárea. Afortunadamente, es muy poco frecuente que una mujer con herpes infecte a un bebé. El herpes puede contribuir a la propagación del VIH, el virus que causa el sida. El herpes puede hacer que las personas se vuelvan más susceptibles a la infección por el VIH y que las personas infectadas por el VIH sean más infecciosas. ¿Cómo se diagnostica el herpes genital? Los signos y síntomas asociados al VHS-2 pueden variar ampliamente. Los proveedores de atención médica pueden diagnosticar el herpes genital mediante una inspección visual, si el brote es típico y mediante un análisis de laboratorio de una muestra de la llaga o de las llagas. Las infecciones por VHS se pueden diagnosticar entre brotes mediante un análisis de sangre. Estos análisis, que detectan los anticuerpos de la infección por el VHS-1 o el VHS-2, pueden ser útiles, aunque los resultados no son siempre precisos. ¿Hay tratamiento para el herpes? No existe un tratamiento que pueda curar el herpes, pero los medicamentos antivirales pueden acortar y prevenir los brotes durante el tiempo que la persona toma los medicamentos. Adicionalmente, la terapia supresiva diaria contra el herpes sintomático puede reducir la posibilidad de transmisión a las parejas sexuales de las personas infectadas. ¿Cómo puede prevenirse el herpes? La manera más segura de evitar el contagio de enfermedades de transmisión sexual, incluido el herpes genital, es abstenerse del contacto sexual o tener una relación duradera, mutuamente monógama, con una pareja a quien se le han hecho las pruebas y se sabe que no está infectada. Las enfermedades genitales ulcerosas pueden aparecer tanto en las áreas genitales masculinas como en las femeninas, que hayan o no estado cubiertas o protegidas con un condón de látex durante la relación sexual. El uso adecuado y habitual de condones de látex puede reducir el riesgo de adquirir el herpes genital. Las personas con herpes deben abstenerse de tener relaciones sexuales con parejas sexuales no infectadas cuando tengan lesiones u otros síntomas del herpes. Es importante saber que aunque la persona no tenga síntomas, todavía puede infectar a sus parejas sexuales. Se le debe indicar a las parejas sexuales de las personas infectadas que pueden contagiarse y que deben usar condones para reducir el riesgo. Las parejas sexuales pueden hacerse pruebas para determinar si están infectadas por el VHS. Un resultado positivo a un análisis de sangre para la detección del VHS-2 indica que lo más probable es que haya una infección de herpes genital. #tm5 VIH/SIDA y ETS ¿Cuál es la relación entre las ETS y la infección por el VIH? Las personas infectadas por ETS tienen una probabilidad de por lo menos dos a cinco veces mayor de contraer el VIH, si están expuestas al virus por contacto sexual, que las personas que no están infectadas. Asimismo, una persona infectada tanto por el VIH como por otra ETS, tiene mayor probabilidad de transmitir el VIH a otras personas a través del contacto sexual que las personas que están solo infectadas por el VIH (Wasserheit, 1992). Se cuenta con evidencia biológica considerable que demuestra que la presencia de otras ETS aumenta la posibilidad de contraer el VIH, así como de contagiarlo. Aumento de la susceptibilidad. Las ETS parecen aumentar el riesgo de contraer la infección por el VIH mediante dos formas. Las úlceras genitales (p. ej., sífilis, herpes o chancroide) provocan rupturas en las paredes del aparato genital o en la piel. Estas rupturas le dan un punto de entrada al VIH. Además, la inflamación que provocan las ETS, tanto las que producen como las que no producen úlceras genitales, (p. ej., clamidia, gonorrea, y tricomoniasis) aumenta, en las secreciones genitales, la concentración de células que pueden ser vulnerables al VIH (p. ej., linfocitos CD4+). Aumento de infecciosidad. Las ETS también parecen aumentar el riesgo de que una persona infectada por el VIH transmita el virus a su pareja sexual. Los estudios han demostrado que las personas con el VIH y que están infectadas por otras ETS tienen particularmente mayor probabilidad de propagar el VIH en las secreciones genitales. Por ejemplo, los hombres que están infectados por gonorrea y VIH tienen una probabilidad más de dos veces mayor de tener el VIH en sus secreciones genitales que los hombres que solo tienen el VIH. Además, la mediana de la concentración del VIH en el semen es hasta 10 veces más alta en los hombres que están infectados por gonorrea y VIH que en los hombres que están solo infectados por el VIH. Mientras más alta sea la concentración del VIH en el semen o en las secreciones genitales, mayor será la probabilidad de transmitir el VIH a una pareja sexual. ¿En qué forma el tratamiento de las ETS puede retardar la propagación de la infección por el VIH? Los estudios clínicos de intervención indican que la detección y el tratamiento de las ETS pueden reducir la transmisión del VIH. El tratamiento de las ETS reduce la capacidad que tiene una persona de transmitir el VIH. Los estudios han demostrado que cuando las personas infectadas por el VIH reciben tratamiento contra las ETS, se disminuye tanto la cantidad del VIH en las secreciones genitales como la frecuencia en que se encuentra el VIH en estas secreciones (Fleming, Wasserheit, 1999). El herpes puede hacer que las personas sean más sensibles a la infección por el VIH y que las que están infectadas por el VIH sean más infecciosas. Es sumamente importante que todas las personas en especial aquellas con herpes, sepan si están infectadas por el VIH y, si no lo están que tomen medidas para protegerse de esta infección. Se están realizando ensayos clínicos entre las personas que tienen tanto herpes como el VIH para determinar si el tratamiento de herpes genital ayuda a prevenir la transmisión del VIH a las parejas. ¿Cuáles son las repercusiones en la prevención del VIH? La prevención y las pruebas de detección de las enfermedades de transmisión sexual así como los tratamientos contra las ETS, cuando se hacen adecuadamente, pueden desempeñar un papel vital en los programas integrales para prevenir la transmisión sexual del VIH. Asimismo, las tendencias de aparición de las ETS pueden ayudar a determinar en forma más precisa cuáles son los sitios en los cuales podría surgir una epidemia del VIH, lo cual permite utilizar los datos de vigilancia para pronosticar los sitios en los cuales podrían aumentar las tasas del VIH. Es necesario establecer mejores relaciones entre los esfuerzos de prevención del VIH y de las ETS en todo el país para lograr un mejor control de ambas epidemias. Debido a que existe una prevalencia constantemente alta de ETS en varias partes de los Estados Unidos, y a que hay más evidencias en los EE. UU. de que la epidemia del VIH está infectando cada vez más a las poblaciones con las tasas más altas de ETS curables, el CHAC o Comité Asesor de los CDC y la Administración de Recursos y Servicios de Salud (HRSA) para la Prevención de las ETS y el VIH/sida ha realizado las siguientes recomendaciones: La detección y el tratamiento tempranos de las ETS curables deben pasar a ser una parte explícita de los programas integrales de prevención del VIH a nivel nacional, estatal y local. En las áreas en las que son más frecuentes las ETS que favorecen la transmisión del VIH, se deben incrementar los programas de pruebas y tratamiento. Las pruebas del VIH se deben recomendar siempre a las personas que recibieron un diagnóstico de ETS o se cree que presentan una ETS. Los programas de prevención del VIH y de las ETS en los Estados Unidos, junto con los socios en los sectores público y privado, deben compartir la responsabilidad de implementar estas estrategias. El CHAC también hace notar que la detección y el tratamiento tempranos de las ETS deben ser solamente una de las partes de un programa integral de prevención del VIH que debe, además, incluir una serie de intervenciones sociales, biomédicas y del comportamiento. #tm6 Sífilis ¿Qué es la sífilis? La sífilis es una enfermedad de transmisión sexual (ETS) causada por la bacteria Treponema pallidum. A menudo se le ha llamado “la gran imitadora” porque muchos de sus signos y síntomas no se distinguen fácilmente de otras enfermedades. ¿Qué tan frecuente es la sífilis? En los Estados Unidos, las autoridades de salud registraron más de 36,000 casos de sífilis en el 2006, de los cuales 9,756 eran de sífilis primaria y secundaria. Asimismo, la mitad de todos los casos de sífilis primaria y secundaria en el 2006 se reportaron en 20 condados y 2 ciudades, y en su mayoría correspondían a personas de 20 a 39 años de edad. La incidencia más alta de sífilis primaria y secundaria se registró en mujeres de 20 a 24 años de edad y en hombres de 35 a 39 años. Los casos de sífilis congénita reportados en recién nacidos aumentaron de 339 casos nuevos en el 2005 a 349 en el 2006. Entre el 2005 y el 2006, el número de casos reportados de sífilis primaria y secundaria aumentó en un 11.8%. Entre el 2000 y el 2006 las tasas de sífilis primaria y secundaria en hombres se incrementaron anualmente de 2.6 a 5.7, mientras que en las mujeres esto mismo ocurrió entre el 2004 y el 2006. En el 2006, el 64% de los casos reportados de sífilis primaria y secundaria correspondieron a hombres que tienen relaciones sexuales con hombres (HSH). ¿Cómo se contrae la sífilis? La sífilis se pasa de una persona a otra a través del contacto directo con una úlcera sifilítica. Las úlceras aparecen principalmente en los genitales externos, la vagina, el ano o el recto. También pueden salir en los labios y en la boca. La transmisión de la bacteria ocurre durante las relaciones sexuales vaginales, anales u orales. Las mujeres embarazadas que tienen esta enfermedad pueden pasársela a los bebés que llevan en el vientre. La sífilis no se propaga por el contacto con los inodoros, las manijas de las puertas, las piscinas, las bañeras normales o de hidromasaje, ni por compartir ropa o cubiertos. ¿Cuáles son los signos y síntomas? Muchas personas que tienen sífilis no presentan síntomas durante años, pero aun así enfrentan el riesgo de tener complicaciones en la fase avanzada si no se tratan la enfermedad. Las personas que están en la fase primaria o secundaria de la enfermedad transmiten la infección aunque muchas veces las úlceras sifilíticas no se puedan reconocer. Por lo tanto, las personas que no saben que están infectadas pueden contagiar la enfermedad. Fase primaria: La fase primaria de la sífilis suele estar marcada por la aparición de una sola úlcera (llamada chancro), pero puede que haya muchas. El tiempo que transcurre entre la infección por sífilis y la aparición del primer síntoma puede variar de 10 a 90 días (con un promedio de 21 días). Por lo general, el chancro es firme, redondo, pequeño e indoloro. Aparece en el sitio por donde la sífilis entró al organismo. El chancro dura de 3 a 6 semanas y desaparece sin ser tratado. Sin embargo, si no se administra el tratamiento adecuado la infección avanza a la fase secundaria. Fase secundaria: La fase secundaria se caracteriza por erupciones en la piel y lesiones en las membranas mucosas. Esta fase suele comenzar con la aparición de una erupción de la piel en una o más áreas del cuerpo, que por lo general no produce picazón. Las erupciones de la piel asociadas a la sífilis secundaria pueden aparecer cuando el chancro se está curando o varias semanas después de que se haya curado. La erupción característica de la sífilis secundaria puede tomar el aspecto de puntos rugosos, de color rojo o marrón rojizo, tanto en la palma de las manos como en la planta de los pies. Sin embargo, en otras partes del cuerpo también pueden aparecer erupciones de aspecto distinto, o que son similares a las causadas por otras enfermedades. Algunas veces, las erupciones asociadas a la sífilis secundaria son tan leves que pasan desapercibidas. Además, puede que se presenten otros síntomas durante la fase secundaria de la sífilis, como fiebre, inflamación de los ganglios linfáticos, dolor de garganta, caída del cabello en algunas áreas, dolor de cabeza, pérdida de peso, dolores musculares y fatiga. Los signos y síntomas de la sífilis secundaria desaparecen aun si no son tratados, pero si no se administra tratamiento la infección progresará a la fase latente y posiblemente hasta la última fase de la enfermedad. Fases latente y terciaria: La fase latente (oculta) de la sífilis comienza con la desaparición de los síntomas de las fases primaria y secundaria. Sin tratamiento, la persona infectada seguirá teniendo sífilis aun cuando no presente signos o síntomas ya que la infección permanece en el cuerpo. Esta fase latente puede durar años. En el 15% de las personas que no reciben tratamiento para la sífilis, la enfermedad puede avanzar hasta las fases latente y terciaria, que pueden aparecer de 10 a 20 años después de haberse adquirido la infección. En esta fase avanzada la sífilis puede afectar posteriormente órganos internos como el cerebro, los nervios, los ojos, el corazón, los vasos sanguíneos, el hígado, los huesos y las articulaciones. Los signos y síntomas de la fase terciaria de la sífilis incluyen dificultad para coordinar los movimientos musculares, parálisis, entumecimiento, ceguera gradual y demencia. El daño puede ser grave y causar la muerte. ¿Qué efectos tiene la sífilis en la mujer embarazada y en su bebé? Embarazo y ETSEmbarazo y ETS La bacteria de la sífilis puede infectar al bebé durante el embarazo. Dependiendo de cuánto tiempo una mujer embarazada ha estado infectada, puede enfrentar un alto riesgo de tener un bebé que nazca muerto o de dar a luz un bebé que muere poco después de haber nacido. Un bebé infectado puede que nazca sin los signos y síntomas de la enfermedad. Sin embargo, si no es sometido a tratamiento de inmediato, el bebé puede presentar serios problemas al cabo de unas cuantas semanas. Si estos bebés no reciben tratamiento, pueden sufrir de retraso en el desarrollo, convulsiones o morir. ¿Cómo se diagnostica la sífilis? Algunos médicos pueden diagnosticar la sífilis mediante el análisis de una muestra líquida del chancro (la úlcera infecciosa) en un microscopio especial llamado microscopio de campo oscuro. Si las bacterias de la sífilis están presentes en la úlcera, se observarán en el microscopio. Otra manera de determinar si una persona tiene sífilis es mediante un análisis de sangre. Poco después de que una persona se infecta comienza a producir anticuerpos contra la sífilis que pueden ser detectados mediante una prueba de sangre segura, precisa y económica. El cuerpo presentará niveles bajos de anticuerpos en la sangre durante meses o incluso años después de que se haya completado el tratamiento de la enfermedad. Dado que la sífilis no tratada en una mujer embarazada puede infectar y posiblemente provocar la muerte de su bebé, toda mujer embarazada debe hacerse un análisis de sangre para detectar la sífilis. ¿Cómo se relaciona la sífilis con el VIH? Las úlceras genitales (chancros) producidas por la sífilis hacen que sea más fácil contraer la infección por el VIH y transmitirla por vía sexual. Se calcula que el riesgo de contraer la infección por el VIH es 2 a 5 veces mayor cuando la persona expuesta al virus tiene sífilis. Las ETS ulcerosas que producen llagas, úlceras o rupturas de la piel o de las membranas mucosas, tales como la sífilis, rompen las barreras que protegen contra las infecciones. Las úlceras genitales producidas por la sífilis pueden sangrar fácilmente y cuando entran en contacto con la mucosa bucal o rectal durante la relación sexual aumentan las probabilidades de infección y la susceptibilidad al VIH. El tener otras ETS también puede ser un factor importante para predecir una posible infección por el VIH, ya que las ETS son un marcador de las conductas asociadas a la transmisión del VIH. ¿Cuál es el tratamiento de la sífilis? La sífilis es fácil de curar en sus fases iniciales. Si una persona ha tenido sífilis durante menos de un año, la enfermedad se curará con una sola inyección intramuscular de penicilina, que es un antibiótico, y si ha tenido sífilis por más de un año, necesitará dosis adicionales. Existen otros antibióticos para tratar la sífilis en personas que son alérgicas a la penicilina. La sífilis no puede curarse con remedios caseros ni con medicinas que se venden sin receta médica. El tratamiento matará la bacteria que causa la sífilis y evitará futuras lesiones, pero no remediará las lesiones ya ocasionadas. Ya que existe un tratamiento eficaz contra la sífilis, es importante que periódicamente las personas se hagan las pruebas de detección de esta enfermedad si practican conductas sexuales que las ponen a riesgo de contraer ETS. Las personas que estén tratándose contra la sífilis deben abstenerse de tener contactos sexuales con parejas nuevas hasta que las úlceras sifilíticas se hayan curado por completo. Las personas que tienen sífilis deben avisar inmediatamente a sus parejas para que se sometan a pruebas y reciban tratamiento si es necesario. ¿La sífilis es recurrente? El hecho de que una persona haya tenido sífilis una vez no la protege de tenerla de nuevo. Una persona puede seguir siendo susceptible a la reinfección aun cuando se haya curado con el tratamiento. Solamente las pruebas de laboratorio pueden confirmar si una persona tiene sífilis. Dado que las úlceras sifilíticas pueden estar ocultas en la vagina, el recto o la boca, puede ser que una persona no se entere de que su pareja sexual tiene sífilis. El médico le ayudará a determinar si es necesario hacer nuevas pruebas de detección de la sífilis después de que haya concluido el tratamiento. ¿Cómo puede prevenirse la sífilis? La manera más segura de evitar contraer enfermedades de transmisión sexual, incluida la sífilis, es abstenerse del contacto sexual o tener una relación estable y mutuamente monógama con una pareja que se haya hecho las pruebas y que se sabe que no tiene ninguna infección. Abstenerse de consumir alcohol y drogas puede también ayudar a evitar la transmisión de la sífilis, ya que estas actividades pueden llevar a una conducta sexual peligrosa. Es importante que las parejas sexuales hablen entre ellas sobre si tienen el VIH o si en el pasado han tenido otras ETS, de manera que puedan tomar acciones preventivas. Las enfermedades genitales ulcerosas, como la sífilis, pueden aparecer tanto en las áreas genitales masculinas como las femeninas que hayan estado cubiertas o protegidas con un condón de látex, así como en áreas que no estuvieron cubiertas durante la relación sexual. El uso correcto y habitual de los condones de látex puede reducir el riesgo de contraer sífilis, herpes genitales y chancros, solamente si el área infectada o el área de posible contacto está cubierta. Los condones lubricados con espermicidas (especialmente el Nonoxynol-9 o N-9) no son más eficaces para prevenir la transmisión de las ETS que los otros condones lubricados. El uso de condones lubricados con N-9 no se recomienda para prevenir la infección de las ETS o del VIH. La transmisión de una ETS, incluida la sífilis, no puede prevenirse con lavarse los genitales, orinar o darse una ducha vaginal después de la relación sexual. Cualquier secreción, úlcera o irritación anormal, en particular en el área de la ingle, debe considerarse como una señal para dejar de tener relaciones sexuales y consultar al médico de inmediato. #tm7 Tricomoniasis ¿Qué es la tricomoniasis? La tricomoniasis es una enfermedad de transmisión sexual (ETS) frecuente que afecta tanto a hombres como a mujeres, siendo más frecuentes los síntomas en las mujeres. ¿Qué tan frecuente es la tricomoniasis? La tricomoniasis es la ETS curable que afecta con más frecuencia a mujeres jóvenes sexualmente activas. Se calcula que cada año se registran 7.4 millones de casos nuevos en mujeres y hombres. ¿Cómo se contrae la tricomoniasis? La tricomoniasis es causada por el parásito protozoario unicelular Trichomonas vaginalis. La vagina es el sitio más común donde ocurre la infección en las mujeres mientras que en los hombres es en la uretra (conducto urinario). El parásito se transmite a través de las relaciones sexuales con una pareja infectada ya sea por el contacto entre el pene y la vagina o por el contacto de vulva a vulva (área genital en la parte externa de la vagina). Las mujeres pueden contraer esta enfermedad de un hombre o de una mujer que tiene la infección pero los hombres suelen contraerla solamente por el contacto con mujeres infectadas. ¿Cuáles son los signos y síntomas? La mayoría de los hombres con tricomoniasis no presentan signos ni síntomas, pero algunos puede que tengan una irritación temporal dentro del pene, una secreción leve o un poco de ardor después de orinar o eyacular. Algunas mujeres tienen síntomas o signos de la infección que incluyen un flujo vaginal espumoso, amarillo verdoso y con un fuerte olor. La infección también puede causar molestias durante la relación sexual o al orinar, así como irritación y picazón en el área genital de la mujer. En casos muy inusuales puede haber dolor en la parte baja del vientre. Los síntomas en las mujeres suelen aparecer de 5 a 28 días después de la exposición a la infección. ¿Cuáles son las complicaciones de la tricomoniasis? La inflamación genital que produce la tricomoniasis puede aumentar la susceptibilidad de una mujer a contraer la infección por el VIH, si queda expuesta a este virus. La probabilidad de que una mujer con VIH pase el virus a su pareja sexual (o parejas sexuales) aumenta si tiene tricomoniasis. Embarazo y ETSEmbarazo y ETS ¿Qué efectos tiene la tricomoniasis en la mujer embarazada y en su bebé? Las mujeres embarazadas que tienen tricomoniasis pueden dar a luz bebés prematuros o con bajo peso (esto es menos de 5.5 libras). ¿Cómo se diagnostica la tricomoniasis? Para diagnosticar la tricomoniasis tanto en hombres como en mujeres, un proveedor de atención médica debe realizar un examen físico y una prueba de laboratorio. El parásito es más difícil de detectar en los hombres que en las mujeres. En las mujeres, el examen pélvico puede revelar la presencia de pequeñas ulceras rojas (llagas) en las paredes de la vagina o en el cuello uterino. ¿Cuál es el tratamiento de la tricomoniasis? La tricomoniasis suele curarse con medicamentos recetados, ya sea metronidazol o tinidazol en una sola dosis por vía oral. Los síntomas de la tricomoniasis en hombres infectados pueden desaparecer en unas cuantas semanas sin tratamiento alguno. Sin embargo, un hombre infectado que nunca haya tenido síntomas o sus síntomas hayan desaparecido, puede seguir infectando o reinfectando a su pareja sexual femenina mientras no se trate la infección. Por lo tanto, ambos en la pareja deben tratarse la infección al mismo tiempo para eliminar el parásito. Las personas que se están tratando la tricomoniasis deben evitar tener relaciones sexuales hasta que tanto ellas como sus parejas hayan terminado el tratamiento y no tengan síntomas. Las mujeres embarazadas pueden tomar metronidazol. El hecho de que una persona haya tenido tricomoniasis una vez no significa que no pueda contraerla de nuevo. Una persona puede seguir siendo susceptible a la reinfección aun cuando haya completado el tratamiento ¿Cómo se previene la tricomoniasis? La manera más segura de evitar el contagio de enfermedades de transmisión sexual es la abstención del contacto sexual, o tener una relación estable y mutuamente monógama con una pareja que se haya hecho las pruebas de detección y que se sabe que no tiene ninguna infección. Los condones de látex para los hombres, cuando se usan de manera habitual y correcta, pueden reducir el riesgo de transmisión de la tricomoniasis. Cualquier síntoma en el área genital, como por ejemplo secreción o ardor al orinar, una llaga o irritación poco usual, debe ser razón para dejar de tener relaciones sexuales y consultar con un médico de inmediato. Una persona a quien se le haya diagnosticado tricomoniasis (o cualquier otra ETS) debe recibir tratamiento y avisar a todas las personas con las que haya tenido relaciones sexuales recientemente para que éstas también consulten a un médico y puedan tratarse. Esto reduce el riesgo de que las parejas sexuales presenten complicaciones por la tricomoniasis y el riesgo de reinfección en las personas que han tenido el parásito. Una persona con tricomoniasis y todas sus parejas sexuales recientes deben dejar de tener relaciones sexuales para hacerse el tratamiento contra la infección y esperar a que desaparezcan los síntomas. #tm8 Vaginosis Bacteriana ¿Qué es la vaginosis bacteriana? Vaginosis bacteriana (VB) es el nombre que se le da a una afección que ocurre en las mujeres, en la cual el equilibrio bacteriano normal en la vagina se ve alterado y en su lugar ciertas bacterias crecen de manera excesiva. En ocasiones, va acompañada de flujo vaginal, olor, dolor, picazón o ardor. ¿Qué tan común es la vaginosis bacteriana? La vaginosis bacteriana (VB) es la infección vaginal más frecuente en las mujeres en edad de procrear. En los Estados Unidos, la vaginosis bacteriana ocurre con frecuencia entre