Aprende sobre el cancer de páncreas
EL PÁNCREAS
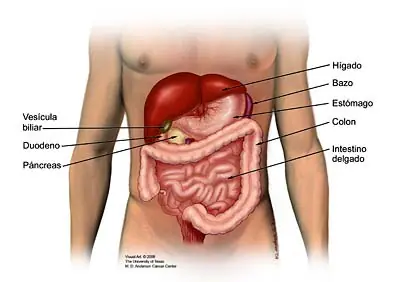
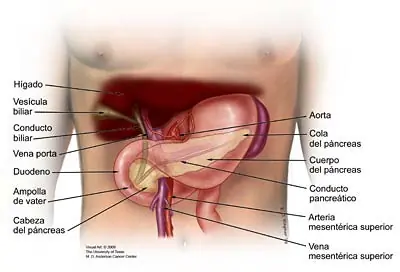
dijo:El páncreas es una glándula que mide alrededor de seis pulgadas de largo y se ubica en el abdomen. Está rodeada por el estómago, el intestino delgado, el hígado, el bazo, y la vesícula biliar. Tiene la forma de una pera plana. El extremo ancho del páncreas se llama cabeza, las secciones medias son el cuello y el cuerpo y el extremo delgado es la cola. El proceso unciforme es la parte de la glándula que se dobla hacia atrás y por debajo de la cabeza del páncreas. La cola se encuentra en el lado izquierdo del cuerpo, mientras que la cabeza y el proceso unciforme se encuentran en el derecho. Dos vasos sanguíneos muy importantes, la arteria mesentérica superior y la vena mesentérica superior, cruzan por detrás del cuello del páncreas y enfrente del proceso unciforme.
El conducto pancreático pasa por todo el páncreas y transporta las secreciones pancreáticas hasta la primera parte del intestino delgado, llamada duodeno. El conducto biliar común va desde la vesícula biliar tras la cabeza del páncreas, hasta el punto donde se une al conducto pancreático y forma la ampulla de vater en el duodeno.
El páncreas tiene dos funciones principales, la función exocrina y la función endocrina. Las células exocrinas del páncreas producen enzimas que ayudan ala digestión. Cuando los alimentos ingresan al estómago, las glándulas exocrinas liberan enzimas dentro de un sistema de conductos que llegan al conducto pancreático principal. El conducto pancreático libera las enzimas en la primera parte del intestino delgado (duodeno), donde las enzimas ayudan en la digestión de las grasas, los carbohidratos y las proteínas de los alimentos.
dijo:La segunda función del páncreas es la función endocrina, la que envuelve la producción de hormonas o sustancias que se producen en una parte del organismo y que circulan en el torrente sanguíneo para influir en otra parte distinta del organismo. Las dos hormonas pancreáticas principales son la insulina y el glucagón. Las células del islote de Langerhans dentro del páncreas producen y secretan insulina y glucagón al torrente sanguíneo. La insulina sirve para bajar el nivel de glucosa en la sangre (glucemia) mientras que el glucagón lo aumenta. Juntas, estas dos hormonas principales trabajan para mantener el nivel adecuado de glucosa en la sangre.
TIPOS DE CÁNCER DE PÁNCREAS
dijo:El páncreas tiene dos funciones principales, la función exocrina y la función endocrina. El cáncer de páncreas comienza con el desarrollo incontrolable de células anormales dentro del páncreas.
Un 95% de los casos de cáncer de páncreas se clasifican como tumores exocrinos, debido a que comienzan en las células exocrinas que producen enzimas que ayudan en la digestión..
Menos de un 5% del total de los tumores pancreáticos son tumores endocrinos, también llamados tumores neuroendocrinos o de las células de los islotes. Las células de los islotes del páncreas producen hormonas, incluidas la insulina, el glucagón y la somatostatina. Una de las funciones importantes de estas hormonas es controlar el nivel de glucosa en la sangre. Los tumores endocrinos pueden ser benignos o malignos y tienden a evolucionar más lento que los tumores exocrinos. Además, estos tumores se clasifican como funcionales (producen hormonas) o no funcionales (no producen hormonas). La mayoría de los tumores endocrinos funcionales son benignos. Sin embargo, un 90% de los tumores endocrinos no funcionales son malignos, o cancerosos.
TUMORES EXOCRINOS
El cáncer de páncreas comienza con el desarrollo incontrolable de células anormales dentro del páncreas. Un 95% de los casos de cáncer de páncreas se clasifican como tumores exocrinos, debido a que comienzan en las células exocrinas que producen enzimas que ayudan en la digestión. La siguiente tabla describe los distintos tipos de tumores pancreáticos exocrinos.
Tipo Descripción
Carcinoma de Célula Acinar : El carcinoma de célula acinar es una forma muy poco común de cáncer de páncreas, que puede provocar una producción excesiva de lipasa pancreática, la enzima que se secreta para digerir grasas y aceites. Los niveles de lipasa pancreática se pueden determinar en la sangre.
Adenocarcinoma:
dijo:El adenocarcinoma corresponde a 75% de los casos de cáncer de páncreas y se origina en las células que recubren el
conducto pancreático. Los adenocarcinomas pueden formar glándulas o un grupo de células que rodean un espacio vacío.
Carcinoma Adenoescamoso El carcinoma adenoescamoso es similar al adenocarcinoma en el hecho de que forma glándulas, pero se aplana conforme crece. Puede imitar otros tipos de cáncer que presentan una evolución de células escamosas o aplanadas.
Tumor de células gigantes Los tumores de células gigantes son extremadamente raros y pueden ser menos agresivos que los adenocarcinomas. Un tumor de células gigantes, por lo general, contiene células excepcionalmente grandes, pero el tumor no es más grande que otros tipos de cáncer de páncreas.
Neoplasia mucinoso papilar intraductal (IPMN, por sus siglas en inglés) Un IPMN se desarrolla en el conducto pancreático principal o en sus ramas laterales. El tumor puede tener la apariencia de una proyección en forma de dedo, o papilar, hacia el conducto. Es posible que un IPMN sea benigno en el momento del diagnóstico, pero tiene un alto riesgo de volverse maligno.
Cistoadenocarcinoma Mucinoso El cistoadenocarcinoma mucinoso es un tumor maligno quístico poco común, que contiene mucina y se asemeja a una esponja. Es similar a un IPMN, pero se presenta sólo en un área del páncreas. El espacio dentro de este tumor esponjoso se llena con un líquido espeso llamado mucina.
Pancreatoblastoma El pancreatoblastoma es una forma poco común de cáncer de páncreas que se presenta, principalmente, en niños menores de 10 años. A menudo se le llama cáncer de páncreas infantil.
Cistoadenocarcinoma Seroso El cistoadenocarcinoma seroso es un tumor quístico poco común, con una apariencia de esponja, que contiene líquido. Puede crecer mucho y, casi siempre es benigno, por lo tanto, no invade otras partes del organismo.
Tumores Sólidos y Seudopapilares Los tumores sólidos y seudopapilares pueden surgir en cualquier área del páncreas. Algunas partes del tumor son sólidas, mientras otras son papilares. Estos tumores se encuentran principalmente en mujeres de 30 a 40 años de edad y, por lo general, se curan si son completamente extirpados quirúrgicamente.
TUMORES ENDOCRINOS (NEUROENDOCRINOS)
Menos de un 5% del total de los tumores pancreáticos son tumores endocrinos, también llamados tumores neuroendocrinos o de las células de los islotes. Las células de los islotes del páncreas producen hormonas, incluidas la insulina, el glucagón y la somatostatina. Una de las funciones importantes de estas hormonas es controlar el nivel de glucosa en la sangre. Los tumores endocrinos pueden ser benignos o malignos y tienden a evolucionar más lento que los tumores exocrinos. Además, estos tumores se clasifican como funcionales (producen hormonas) o no funcionales (no producen hormonas). La mayoría de los tumores endocrinos funcionales son benignos. Sin embargo, un 90% de los tumores endocrinos no funcionales son malignos, o cancerosos. La siguiente tabla describe los distintos tipos de tumores pancreáticos endocrinos.
Tipo Descripción
Gastrinoma (Síndrome de Zollinger-Ellison) Los gastrinomas a menudo se relacionan con úlceras recurrentes, dolor abdominal y diarrea. El diagnóstico se realiza debido a niveles elevados de la hormona gastrina y por medio de estudios de imágenes. Cuando este tumor es hereditario como parte de un síndrome genético llamado Neoplasia Endocrina Múltiple tipo 1 (MEN 1, por sus siglas en inglés), pueden encontrarse múltiples tumores ubicados dentro de la cabeza del páncreas o en el duodeno. La mayoría de los gastrinomas son malignos o tienen la capacidad de convertirse en malignos. El mejoramiento en las técnicas de detección temprana y una mayor concientización han resultado en el aumento de los diagnósticos mientras los tumores aún son benignos.
Glucagonoma Los glucagonomas están ubicados comúnmente en el cuerpo y la cola del páncreas. Generalmente son grandes, a menudo desarrollan metástasis y aproximadamente un 70% son malignos. Este tipo de cáncer de páncreas puede relacionarse con un sarpullido grave, diabetes y señales de depresión o confusión.
Insulinoma Los insulinomas son los tumores más comunes de las células de los islotes y tienden a ser pequeños y difíciles de encontrar. Generalmente son benignos y provocan un bajo nivel de glucosa en la sangre.
Neoplasia Endocrina Múltiple Tipo 1 (MEN 1) (Síndrome de Wermer) La MEN 1, o síndrome de Wermer, a menudo implica múltiples tumores en el páncreas y en las glándulas paratiroideas, los tumores en el páncreas pueden ser malignos. Los síntomas, como la fatiga, la debilidad o el dolor muscular, el estreñimiento, los cálculos renales o el adelgazamiento de los huesos, por lo general, se presentan en las personas de entre 30 a 50 años de edad.
Tumor No Funcional de Las Células de los Islotes Los tumores no funcionales de las células de los islotes no provocan síntomas clínicos definidos, como la sobreproducción de una o más hormonas pancreáticas (como la insulina). La mayoría son malignos.
Somatostatinoma Los somatostatinomas se pueden presentar en cualquier lugar del páncreas además de en la ampolla de Vater, donde el conducto pancreático entra en el duodeno. Al igual que la mayoría de los tumores endocrinos, la posibilidad de volverse malignos es variable. Si no se extirpa, este tipo de tumor se puede diseminar a otras partes del organismo.
Tumor Secretor de Péptido Intestinal Vasoactivo (VIPoma o Síndrome de Verner-Morrison) Estos tumores se ubican mayormente en el cuerpo y en la cola del páncreas. A menudo se relacionan con diarrea intensa y la consecuente pérdida de grandes cantidades de potasio (hipopotasiemia). Dos tercios de los VIPomas se detectan en mujeres. El síndrome también se conoce como síndrome de Diarrea Acuosa, Hipopotasiemia y Aclorhidria (WDHA,
Sintomas

El cáncer de páncreas a veces es llamado la enfermedad "silenciosa", debido que a que los síntomas, por lo general, no se presentan durante las primeras etapas de la enfermedad. Muchos pacientes se encuentran en etapas avanzadas de la enfermedad en el momento en que ésta se hace notoria para el paciente y los médicos. Los síntomas que sí llegan a presentarse a menudo son vagos. Las personas pueden tener síntomas distintos dependiendo de la ubicación, el tipo y el estadio del tumor. Entre los síntomas que a menudo llevan al diagnóstico de la enfermedad se encuentran: ictericia, dolor abdominal o de espalda, pérdida de peso inexplicable y la falta de apetito. Una persona en las etapas avanzadas de la enfermedad puede experimentar todos estos síntomas y otros como la ascitis y coágulos de sangre. La ascitis es la acumulación anormal de líquido en la cavidad abdominal. Los coágulos de sangre se forman comúnmente en las piernas y fácilmente pueden pasar desapercibidos. Los síntomas, como la fatiga, la debilidad, los problemas digestivos y la depresión, pueden presentarse en cualquier momento.
Si alguien tiene uno o más de los síntomas mencionados en esta sección, no significa que tenga cáncer de páncreas. Existen otros problemas médicos o afecciones que también pueden provocar estos síntomas o algunos otros similares. Por lo tanto, cualquier persona que tenga estos síntomas debe consultar a su médico. Sólo un médico puede diagnosticar la causa de los síntomas de una persona.
Ictericia
Pérdida de Peso Inexplicable
Dolor
Problemas Digestivos
Cambios en las Heces Fecales
Coágulos de Sangre
Diabetes
Ascitis
Tumores Neuroendocrinos
Otras Afecciones
FACTORES DE RIESGO DEL CÁNCER DE PÁNCREAS
Aún no se comprenden bien las causas exactas del cáncer de páncreas. Existen ciertos factores de riesgo que pueden aumentar la probabilidad de que una persona llegue a desarrollar cáncer de páncreas. Los estudios de investigación han identificado algunas de las siguientes condiciones como posibles factores de riesgo:
Factor de Riesgo Descripción
Tabaquismo Fumar es un factor de riesgo importante y es la causa de alrededor de un 25% de todos los casos de cáncer de páncreas. Las personas que fuman tienen 2 veces más probabilidades de llegar a desarrollar cáncer de páncreas que las personas que no fuman.
Edad La posibilidad de llegar a desarrollar cáncer de páncreas aumenta con la edad. La mayoría de las personas a las que se les diagnostica cáncer de páncreas tienen más de 60 años.
Antecedentes Familiares
Si la madre, el padre, los hermanos o los hijos de una persona tuvieron cáncer de páncreas, el riesgo de que esa persona llegue a presentar la enfermedad aumenta 2 a 3 veces más. El riesgo aumenta si un mayor número de familiares se encuentran afectados. Además, el riesgo de llegar a desarrollar cáncer de páncreas aumenta si hay antecedentes familiares de cáncer de seno o de colon, o de melanoma, o de pancreatitis hereditaria. Aproximadamente un 10% de los casos de cáncer de páncreas están relacionados con antecedentes familiares de la enfermedad.
Las personas que fuman y tienen antecedentes familiares de cáncer de páncreas corren el riesgo de llegar a presentar cáncer de páncreas hasta 10 años antes de la edad en que sus familiares fueron diagnosticados.
Pancreatitis Crónica y Hereditaria Una persona con un diagnóstico de pancreatitis crónica, en particular a una edad temprana, tiene un mayor riesgo de llegar a desarrollar cáncer de páncreas. Por lo general, la pancreatitis crónica se diagnostica en personas de 35 a 45 años de edad y a menudo en personas que ingieren una gran cantidad de alcohol durante muchos años. Además, el virus de las
paperas y varios trastornos autoinmunitarios pueden causar pancreatitis crónica, la que puede llegar a ser cáncer de páncreas.
Raza (Origen Étnico) La incidencia de cáncer de páncreas es mayor en los afroamericanos en comparación con las personas de ascendencia asiática, hispana o caucásica. También existe una incidencia más alta de cáncer de páncreas entre los judíos Ashkenazi, posiblemente debido a una mutación relacionada con el gen de cáncer de seno (BRCA2) que se encuentra en aproximadamente 1% de las personas de esta población.
Sexo Se diagnostica cáncer de páncreas a una cantidad ligeramente mayor de hombres que de mujeres, lo que puede relacionarse con las tasas más altas de fumadores que existen entre los hombres. Con el aumento de las tasas de fumadoras entre las mujeres, la incidencia del cáncer de páncreas en este grupo pronto será igual a la de los hombres.
Diabetes Las personas que tienen diabetes tienen 2 veces más probabilidades de llegar a presentar cáncer de páncreas que las personas que no tienen diabetes. En los pacientes con cáncer de páncreas que han tenido diabetes por menos de cinco años
Dieta La relación entre la dieta y la evolución del cáncer de páncreas todavía no es clara. Se cree que una dieta rica en carnes rojas, grasas de animales, carnes procesadas y carbohidratos aumenta el riesgo de llegar a desarrollar cáncer de páncreas. Una dieta con una gran cantidad de frutas y verduras disminuye el riesgo. También puede existir un riesgo relacionado con el consumo de carnes muy cocidas, especialmente las carbonizadas, los alimentos con altos contenidos de sal y azúcar refinada o los alimentos ahumados, deshidratados o fritos.
Obesidad Las personas que son consideradas clínicamente obesas tienen un riesgo significativamente mayor de llegar a desarrollar cáncer de páncreas. En personas con sobrepeso, el riesgo puede disminuir con el aumento de la actividad física.
Inactividad física En un extenso estudio epidemiológico, la falta de actividad física o ejercicio se asoció al aumento del riesgo de cáncer de páncreas. Esto es independiente de los efectos de la obesidad, ya que los pacientes obesos que hacen ejercicio regularmente tienen un riesgo menor que aquellos que no hacen ejercicio.
DIAGNOSIS
El diagnostico del cáncer de páncreas puede ser difícil. Los síntomas no siempre son obvios y a menudo evolucionan gradualmente. Si una persona presenta síntomas que sugieren cáncer de páncreas, se puede realizar varios exámenes para hacer un diagnostico preciso. Primero, el médico preguntará los antecedentes médicos y familiares y realizara un examen físico. El médico examinara el cuerpo del paciente, incluida la piel y los ojos, y tocará el abdomen con el propósito de detectar alteraciones en el área cerca del páncreas, hígado y vesícula biliar. Exámenes de sangre, orina y heces fecales pueden ser ordenados. Sin embargo, la información visual de un tumor pancreático a menudo se observa por primera vez en un estudio radiográfico, como una tomografía computarizada (CT, por sus siglas en inglés) o las imágenes de resonancia magnética (MRI, por sus siglas en inglés).
A continuación se encuentra una lista de algunos de los métodos usados para el diagnostico y para medir el tamaño de los tumores
Biopsia
Análisis de Sangre
CA 19-9
CEA (Antígeno Carcinoembrionario)
Tomografía Computarizada (CT)
Detección Temprana
Colangiopancreatografía Retrógrada Endoscópica (ERCP)
Ultrasonografía Endoscópica (EUS)
Colangiopancreatografía por Resonancia Magnética (MRCP)
Imágenes de Resonancia Magnética (MRI)
El Proceso Común para Diagnosticar el Cáncer de Páncreas
Tomografía por Emisión de Positrones (PET)
Preguntas para el Gastroenterólogo o Endoscopista
Ecografía Transabdominal
BIOPSIA
Los exámenes de imágenes son importantes en el diagnóstico de cáncer de páncreas, pero no pueden determinar con un 100% de certeza si una masa anormal es cáncer. Se debe obtener y analizar una muestra del tejido, o biopsia, del tumor a fin de determinar el diagnóstico exacto. Un patólogo examinará las muestras de tejido con un microscopio para determinar la presencia de células cancerosas. Si se detectan células cancerosas, su forma, tamaño y disposición pueden ayudar al patólogo a determinar el tipo de cáncer de páncreas.
Puede ser difícil obtener una biopsia concluyente. La aspiración con aguja fina (FNA por sus siglas en inglés) es el procedimiento de biopsia más común para los casos en que se sospecha de un cáncer de páncreas. Existen dos métodos para realizar una aspiración con aguja fina: el método percutáneo y el método guiado por ecografía endoscópica.
Durante una aspiración con una aguja fina percutánea, se aplica una solución de limpieza y un anestésico local en la piel. Luego, se introduce una aguja fina a través de la pared abdominal mientras el médico usa las imágenes de una tomografía computarizada o una ecografía para guiar la colocación de la aguja. La aguja se dirige al páncreas para que se puedan extraer células del tumor.
El método de aspiración con aguja fina guiada por ecografía endoscópica implica hacer pasar la aguja por la garganta a través de un endoscopio especial durante un procedimiento de ecografía endoscópica (EUS). Este proceso implica tomar imágenes del tumor por ecografía e introducir una aguja fina a través de la pared del estómago o del duodeno inmediatamente al lado del páncreas. A diferencia de una aspiración con aguja fina percutánea, la aspiración con aguja fina guiada por ecografía endoscópica no causa dolor. La aspiración con aguja fina guiada por ecografía endoscópica realizada por un médico especialmente capacitado ha demostrado ser el método de biopsia más preciso para el páncreas.
Existen otros métodos de biopsia que se pueden realizar durante una colangiopancreatografía retrógrada endoscópica (ERCP), como un biopsia con cepillo. Durante este procedimiento, se introduce un pequeño cepillo a través del endoscopio para desprender las células del conducto biliar común o del conducto pancreático. La probabilidad de obtener un diagnóstico de cáncer de páncreas con una ERCP con cepillo, por lo general, es baja comparada con los métodos de aspiración con aguja fina.
En una biopsia con fórceps, éstos se hacen pasar a través del endoscopio y se extrae una pequeña porción de tejido. También se puede tomar una muestra de tejido durante una cirugía.
ANÁLISIS DE SANGRE
Actualmente no existe un análisis de sangre para detectar o diagnosticar precozmente el cáncer de páncreas. Una persona con cáncer de páncreas puede tener un aumento en los niveles de bilirrubina y de enzimas hepáticas en la sangre si el cáncer está bloqueando el conducto biliar. Los niveles altos de ciertas hormonas en la sangre pueden ser una señal de un tumor neuroendocrino pancreático poco común, como un insulinoma o gastrinoma.
Existen dos tipos de análisis de sangre que se pueden realizar para vigilar la evolución de un tumor pancreático una vez que se diagnostica.
CA19-9
¿ Qué es el radioinmunoanálisis de CA 19-9 (RIA)? Qué mide este tipo de análisis?
El radioinmunoanálisis (RIA, por sus siglas en inglés) de CA 19-9 es un análisis de sangre que determina el nivel en la sangre de antígenos relacionados con el tumor de una persona que tiene cáncer de páncreas. Los antígenos CA 19-9 son sustancias extrañas liberadas por las células del tumor pancreático que causan una respuesta inmunológica.
El margen normal del CA 19-9 en la sangre de una persona saludable es de 0 a 37 U/ml (unidades por mililitro). Muchos pacientes con cáncer de páncreas presentan niveles elevados de antígenos asociados con el CA 19-9 en la sangre. Es importante tener presente que no todos los pacientes con cáncer de páncreas tendrán niveles de CA 19-9 elevados y que algunas afecciones no cancerosas también pueden producir niveles altos de CA 19-9. Por estas razones, el análisis de CA 19-9 no se puede usar como un examen de diagnóstico ni como prueba de detección del cáncer de páncreas.
¿Cuando se administra el análisis de CA 19-9?
Después de que se confirme el diagnóstico de cáncer de páncreas, y si el nivel de CA 19-9 estaba elevado antes del tratamiento, el examen de CA 19-9 se usa periódicamente para evaluar la eficacia de diversos tratamientos.
¿Qué significan los valores o números del análisis de CA 19-9?
En general, el aumento de los valores de CA 19-9 indica la evolución o crecimiento del tumor. Si los valores permanecen iguales significa que la enfermedad está estable. Finalmente, la disminución de los valores de CA 19-9 indica una respuesta favorable al tratamiento. Una disminución en los niveles de CA 19-9 después del tratamiento del cáncer de páncreas seguido de un aumento puede indicar la recurrencia del tumor.
¿Porque se realiza el examen de CA 19-9?
Los cambios en los niveles de CA 19-9 ayudan a determinar si el tumor está creciendo, si permanece estable o si está respondiendo al tratamiento. Este examen permite que los médicos decidan si se debe cambiar el tratamiento o si se necesitan hacer exámenes adicionales.
¿Cómo se administra el examen de CA 19-9?
Se obtiene una muestra de sangre del paciente. Después esta muestra se manda a un laboratorio para analizar y determinar el nivel de CA 19-9 presente en la sangre. Esta muestra de sangre es medida usando el radioinmunoanálisis, o el examen de RIA. El radioinmunoanálisis es una técnica del laboratorio que puede identificar sustancias específicas en la sangre.
¿Qué tan seguido se administra este examen de CA 19-9?
El doctor determina la frecuencia con la que se administra el análisis del CA 19-9. Si el tumor parece estar creciendo a pesar de recibir tratamiento, el análisis de CA 19-9 puede ser repetido cada semana o después de cada tratamiento. En un paciente que no esté recibiendo tratamiento, el análisis de CA 19-9 se puede realizar periódicamente para determinar si el paciente debería empezar de nuevo el tratamiento u obtener más análisis. Personas que hayan tenido sus tumores removidos quirúrgicamente pueden tener periódicamente el análisis de CA 19-9 como parte de su cuidado de seguimiento.
¿Pueden otras condiciones aparte del cáncer de páncreas causar una elevación de CA 19-9?
Sí. Aunque la elevación de CA 19-9 es comúnmente asociada con el cáncer de páncreas, otros canceres, como el cáncer colorrectal, cáncer del pulmón, y cáncer de la vesícula biliar, también pueden causar niveles elevados. Niveles altos de CA 19-9 también pueden ser causados por otras afecciones no cancerosas como cálculos biliares, pancreatitis, fibrosis quística y enfermedad del hígado.
Durante la radioterapia, los niveles de CA 19-9 se pueden elevar debido a que las células cancerosas emiten el CA 19-9. Ya que los resultados del examen de CA 19-9 no son precisos, normalmente el examen no se administra cuando el paciente recibe radioterapia.
ANTÍGENO CARCINOEMBRIONARIO (CEA, POR SUS SIGLAS EN INGLÉS)
El examen de antígeno carcinoembrionario (CEA) es un análisis de sangre que determina el nivel de la proteína de CEA en la sangre. La proteína de CEA está presente en el embrión en desarrollo, pero desaparece de la sangre al momento del nacimiento y normalmente permanece en niveles indetectables en la edad adulta. Cuando el CEA aparece en la sangre de un adulto, esto puede indicar la presencia de cáncer, incluido el cáncer de páncreas. Sin embargo, el examen no se usa para diagnosticar el cáncer de páncreas porque no todos los tumores pancreáticos producen la proteína del CEA. Otros tumores, como el cáncer de colon, también pueden producir un aumento en el CEA. Además, muchas condiciones, como fumar, pueden aumentar la concentración de CEA en la sangre, incluso si no se presentan tumores. Al igual que con el CA 19-9, el examen de CEA no se puede usar como una herramienta de diagnóstico ni como prueba de detección del cáncer de páncreas. La determinación de los niveles de CEA en la sangre es muy eficaz para vigilar si un tumor pancreático existente responde al tratamiento. Si un tumor pancreático produce la proteína CEA y se realiza una cirugía para extirparlo, los niveles de CEA en la sangre debieran normalizarse.
TOMOGRAFÍA COMPUTARIZADA Y TOMOGRAFÍA COMPUTARIZADA ESPIRAL O HELICOIDAL (CT SCAN, POR SUS SIGLAS EN INGLÉS)
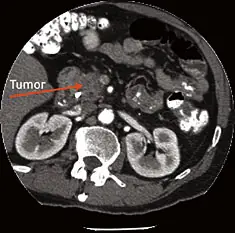
Con el paciente recostado sobre una mesa, el escáner de tomografía computarizada en forma de anillo gira alrededor del cuerpo y toma imágenes radiográficas transversales de “rebanadas” del cuerpo. Luego, una computadora recopila las imágenes en series de detalladas láminas transversales del interior del cuerpo. Una reconstrucción tridimensional de estas imágenes también puede proporcionar información adicional.
A diferencia de una imagen de radiografía, que muestra sólo huesos, las imágenes de tomografía computarizada tienen la capacidad de mostrar tejido blando, vasos sanguíneos y huesos. Cuando se usa la tomografía computarizada con una sustancia como medio de contraste por vía intravenosa u oral, ésta puede mostrar la presencia de pequeños tumores pancreáticos y si el cáncer se ha diseminado.
Muchas máquinas de tomografía computarizada son ahora escáneres de tomografía computarizada helicoidal. En una tomografía computarizada helicoidal, el haz de rayos x permanece continuamente encendido y gira alrededor del paciente en un patrón espiral mientras el paciente está recostado en una mesa que se mueve lentamente. La tomografía computarizada helicoidal es más eficaz y produce imágenes tridimensionales que son más detalladas que las imágenes de tomografía computarizada convencionales.
Una tomografía computarizada es uno de los procedimientos de imágenes más comunes que se realiza cuando se sospecha que una persona tiene cáncer de páncreas. Las imágenes a menudo se usan para determinar si el tumor se puede extirpar quirúrgicamente o no. Un pequeño porcentaje de pacientes son alérgicos al medio de contraste, en cuyo caso se debe usar otro examen de imagen alternativo.
Debido a que la tomografía computarizada usa rayos x, a los pacientes y médicos les preocupa la exposición repetida a la radiación cuando ésta se usa para detección y vigilancia.
Donde se encuentre disponible, la tomografía espiral computarizada se prefiere a la tomografía convencional para la detección y estadificación del cáncer de páncreas. La tomografía espiral computarizada es útil para la estadificación debido a que proporciona más detalles anatómicos que pueden mostrar si el tumor se diseminó a los vasos sanguíneos cercanos.
COLANGIOPANCREATOGRAFÍA POR RESONANCIA MAGNÉTICA (MRCP, POR SUS SIGLAS EN INGLÉS)
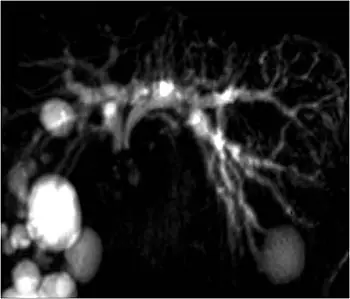
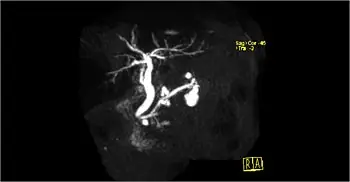
La colangiopancreatografía por resonancia magnética (MRCP, por sus siglas en inglés) es un tipo especial de resonancia magnética. Usa un programa de computadora que toma imágenes específicamente de los conductos biliar y pancreático, lugares en los que a menudo se encuentran los tumores. El líquido presente en forma natural en los conductos sirve como medio de contraste. La MRCP produce imágenes similares a una colangiopancreatografía retrógrada endoscópica (ERCP, por sus siglas en inglés) y es una excelente herramienta para visualizar los bloqueos en los conductos y los quistes pancreáticos.
La MRCP proporciona imágenes similares a una ERCP, pero sin los riesgos de un procedimiento de ERCP agresivo. La MRCP se puede usar en lugar de la ERCP con fines de diagnóstico si no se requieren intervenciones terapéuticas, como la colocación de una endoprótesis para aliviar la ictericia.
La MRCP se puede usar para diagnosticar una causa alternativa de la ictericia o una función hepática elevada, como los cálculos del conducto biliar, los tumores en el intestino delgado cerca de la abertura de los conductos biliar y pancreático o un tipo de tumor llamado neoplasia papilar mucinoso intraductal (IPMN).
Disculpen no pongo todos por que son varios


TRATAMIENTO DEL CÁNCER DE PÁNCREAS
Hay varios métodos para tratar el cáncer de páncreas. Dependiendo del tipo y del estadio del cáncer, se puede tratar al paciente mediante cirugía, quimioterapia, radioterapia, terapia dirigida, inmunoterapia, y/o terapias complementarias y alternativas. Algunos pacientes pueden recibir más de uno de estos tratamientos o una combinación de ellos. Los ensayos clínicos del cáncer de páncreas también se pueden considerar como una opción de tratamiento.
Los pacientes deben buscar atención médica de hospitales o de médicos que proporcionen una atención de alta calidad. En muchos casos, ésta se puede obtener mediante hospitales o médicos que atienden a una gran cantidad de personas con cáncer de páncreas. Al tener mayor experiencia, es posible que los hospitales o los médicos tengan un mayor conocimiento de la enfermedad y de las opciones de tratamiento.
Estadificación
Ensayos Clínicos
Quimioterapia
Terapia Dirigida
Inmunoterapia
Radioterapia
Cirugía
Terapias Complementarias y Alternativas
Médicos e Instituciones Especializadas
EFECTOS SECUNDARIOS DEL TRATAMIENTO
Se debe tener mucho cuidado para evitar o disminuir los efectos secundarios, los que varían dependiendo del tipo de terapia, la dosis y la duración del tratamiento. Por lo general, las células saludables que se dividen rápidamente, incluidas la médula ósea, las células sanguíneas, células de los folículos del cabello y las células del aparato reproductor y el tubo digestivo, tienen más probabilidad de dañarse durante el tratamiento de quimioterapia. A menudo el médico y paciente deben balancear los efectos secundarios posibles con las ventajas probables del tratamiento. Al contar con atención médica, muchos efectos secundarios se pueden evitar o controlar.
La siguiente es una tabla de los efectos secundarios comunes del tratamiento que pueden presentarse debido a la quimioterapia, terapia dirigida, inmunoterapia o radioterapia. Ésta no es una lista completa, ya que los efectos secundarios son individuales y puede que no se presenten en todas las personas que reciben tratamiento.
Efectos Secundarios Su Posible Manejo
Cambios en el Sentido del Gusto (Los alimentos pueden tener un sabor desabrido o metálico.)
[
Evite los alimentos que tengan un sabor desagradable para usted. Los cambios en la dosis de la quimioterapia o radioterapia pueden ayudar. Consuma comidas pequeñas y frecuentes. Consumir alimentos ácidos puede ayudar a eliminar el sabor metálico o amargo. Los alimentos fríos pueden tener mejor sabor que los calientes.
Estreñimiento

Consuma alimentos ricos en fibras. Evite los alimentos grasosos y fritos. Beba bastante líquidos descafeinados a diario. El ejercicio moderado puede ayudar.
Diarrea o Cólicos

Abdominales Tratar con medicamentos de venta con o sin receta médica según lo indique el médico. También puede realizar una variedad de cambios en la dieta con la orientación de un nutricionista.
Fatiga

Trate con medicamentos recetados por el médico. Los medicamentos pueden aumentar los glóbulos rojos y ayudar a evitar la fatiga. También puede realizar una variedad de cambios en la dieta con la orientación de un nutricionista. Es importante mantenerse activo a fin de tratar la fatiga. Dar caminatas cortas puede mantener la energía y las funciones. Además, tomar descansos breves durante el día puede ayudar.
Caída del Cabello
Evite el lavado frecuente del cabello y use un champú suave. Séquese el pelo con golpes suaves, use una peineta de dientes anchos en lugar de un cepillo y evite el uso de trabas, bandas de goma, productos para el cabello y secadores de cabello. Use artículos para cubrir la cabeza cuando salga al aire libre.
Síndrome de Mano o Pie
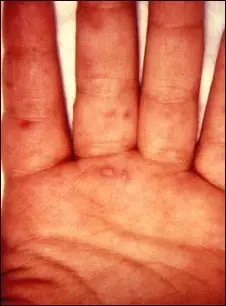
Sumerja las manos en agua fría durante 10 minutos y luego aplique un humectante suave o vaselina. Evite los traumatismos en las manos y pies usando calcetines y guantes de algodón y no use zapatos ajustados. Refrescar la piel con bolsas de hielo también puede ayudar a aliviar el dolor y la sensibilidad. Pregúntele a su médico si es adecuado que tome un complemento de vitamina B6.
Pérdida del Apetito

Los medicamentos recetados por el médico pueden ayudar a estimular el apetito.
Recuento de Glóbulos Blancos Bajos
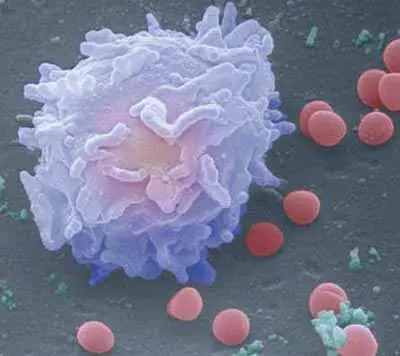
Los medicamentos recetados por el médico o cambios en la dosis de la quimioterapia pueden aumentar el recuento de glóbulos blancos.
Recuento de Glóbulos Rojos Bajos
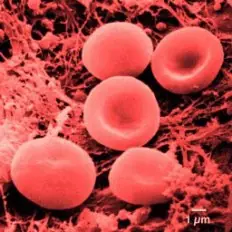
Puede ser necesaria una transfusión de sangre o medicamentos recetados por el médico. Los cambios en la dosis de la quimioterapia también pueden aumentar el recuento de glóbulos rojos.
Recuento de Plaquetas Bajas ´
Puede ser necesaria una transfusión de sangre o medicamentos recetados por el médico. Los cambios en la dosis de la quimioterapia también pueden aumentar el recuento de plaquetas.
Llagas en la Boca
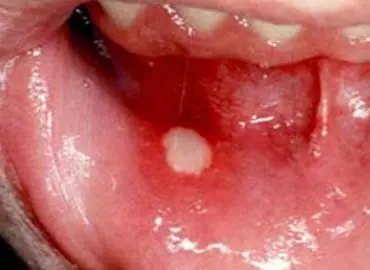
Consuma alimentos blandos, suaves y húmedos. Evite los alimentos condimentados y ácidos. La cafeína y el alcohol pueden irritar su boca. Puede ser útil usar una pajilla para beber los líquidos. Los alimentos ricos en proteínas ayudan a que las llagas en la boca sanen más rápidamente. Enjuague su boca con agua fría o con una solución suave de bicarbonato de sodio y agua. Puede ser recomendable usar un cepillo de dientes de cerdas suaves.
Cambios en las Uñas
Evite morderse las uñas, empujar hacia atrás las cutículas y usar uñas postizas o coberturas de uñas. Consulte con el médico antes de hacerse una manicura o pedicura. Use guantes para realizar tareas domésticas y huméctese las manos y pies con frecuencia. Si el área de las uñas se inflama, se puede tratar con jabón antibacteriano o ungüento antibacteriano o antimicótico para evitar la infección.
La náusea y Vómitos

Trátelos con medicamentos recetados por el médico. También puede realizar una variedad de cambios en la dieta con la orientación de un nutricionista. Limite el consumo de alimentos fritos o condimentados. Beba líquidos fríos o a temperatura ambiente entre las comidas para mantenerse hidratado y evite sentirse demasiado lleno. El uso de una pulsera contra mareos puede ayudar a controlar la náusea. También, pruebe usar ropa suelta y tomar aire fresco.
Neuropatía
Proteja sus manos y pies usando calcetines y guantes de algodón y evite usar zapatos ajustados. Pregúntele a su médico si los analgésicos, antidepresivos y anticonvulsivos u otros tratamientos son adecuados.
Sarpullido, Enrojecimiento u Irritación de la Piel
El erlotinib (Tarceva®) a menudo se relaciona con el sarpullido parecido al acné en el cuerpo o cara. Otros medicamentos pueden producir cambios similares en la piel. Los cambios en la dosis de la terapia y métodos de cuidado personal, como lavarse con agua tibia con un jabón suave y el uso de cremas líquidas sin alcohol u otros irritantes pueden ayudar a suavizar la piel. Evitar la luz del sol directa puede ayudar a reducir la sensibilidad. Comuníquese con el médico antes de usar tratamientos de venta sin receta médica.
Es importante informar al médico de cualquier efecto secundario o dolor. Sólo si el paciente le informa al médico se podrá hacer cambios en el tratamiento o tratar los efectos secundarios
F
Esto fue todo y espero que les haya interesado
